กล้ามเนื้อหัวใจตาย (MI) เป็นรูปแบบเฉียบพลันของโรคหลอดเลือดหัวใจ มันเกิดขึ้นจากการละเมิดอย่างกะทันหันของปริมาณเลือดไปยังกล้ามเนื้อหัวใจเนื่องจากการอุดตัน (การเกิดลิ่มเลือด) โดยแผ่นโลหะ atherosclerotic ของหลอดเลือดหัวใจตีบ สิ่งนี้นำไปสู่เนื้อร้าย (ความตาย) ของเซลล์หัวใจจำนวนหนึ่ง การเปลี่ยนแปลงของโรคนี้สามารถเห็นได้จากการตรวจหัวใจ ประเภทของกล้ามเนื้อหัวใจตาย: โฟกัสเล็ก - ครอบคลุมความหนาของผนังน้อยกว่าครึ่งหนึ่ง โฟกัสขนาดใหญ่ - มากกว่า½; transmural - แผลทะลุผ่านกล้ามเนื้อหัวใจทุกชั้น
สัญญาณของพยาธิวิทยาบนแผ่นฟิล์ม
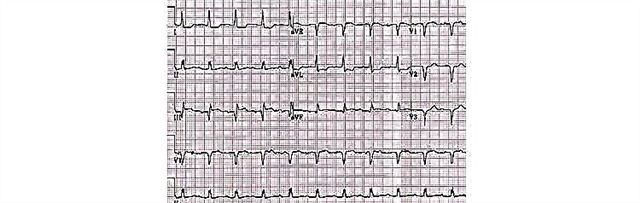
การตรวจคลื่นไฟฟ้าหัวใจในปัจจุบันเป็นวิธีที่มีความสำคัญและเข้าถึงได้มากที่สุดในการวินิจฉัยภาวะกล้ามเนื้อหัวใจตาย การศึกษานี้ดำเนินการโดยใช้เครื่องตรวจคลื่นไฟฟ้าหัวใจ ซึ่งเป็นอุปกรณ์ที่แปลงสัญญาณที่ได้รับจากหัวใจที่กำลังทำงานและเปลี่ยนให้เป็นเส้นโค้งบนแผ่นฟิล์ม แพทย์ถอดรหัสบันทึกเป็นข้อสรุปเบื้องต้น
เกณฑ์การวินิจฉัยทั่วไปสำหรับ ECG ในกล้ามเนื้อหัวใจตาย ได้แก่:
- การไม่มีคลื่น R ในลีดเหล่านั้นซึ่งเป็นที่ตั้งของบริเวณกล้ามเนื้อหัวใจตาย
- การปรากฏตัวของคลื่น Q ทางพยาธิวิทยา ถือว่าเป็นเช่นนี้เมื่อความสูงมากกว่าหนึ่งในสี่ของแอมพลิจูด R และความกว้างมากกว่า 0.03 วินาที
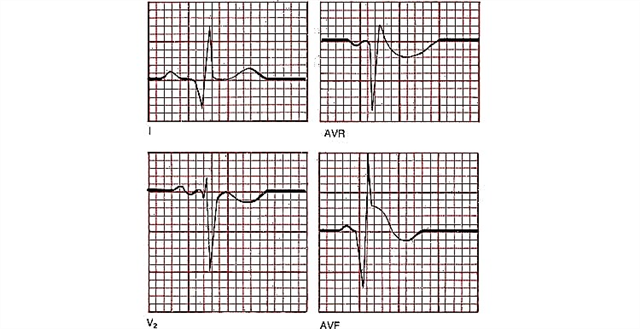
- ความสูงของส่วน ST เหนือโซนความเสียหายต่อกล้ามเนื้อหัวใจ
- การกระจัดของ ST ใต้ไอโซลีนในสายนำตรงข้ามกับตำแหน่งทางพยาธิวิทยา (การเปลี่ยนแปลงที่ไม่ลงรอยกัน) รูปสำหรับจุดที่ 3 และ 4:
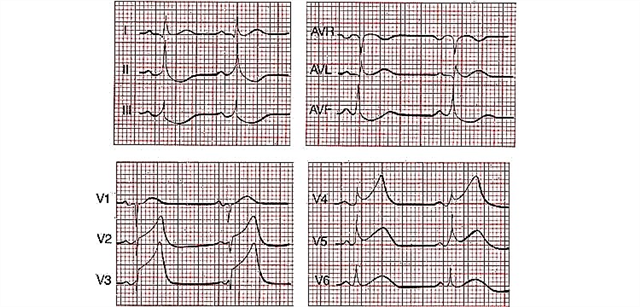
- คลื่น T ลบเหนือพื้นที่กล้ามเนื้อหัวใจตาย
ECG จะไม่แสดงอาการหัวใจวายได้หรือไม่?
มีบางสถานการณ์ที่สัญญาณของกล้ามเนื้อหัวใจตายใน ECG ไม่น่าไว้วางใจหรือหายไปเลย ยิ่งกว่านั้นสิ่งนี้ไม่ได้เกิดขึ้นเฉพาะในชั่วโมงแรกเท่านั้น แต่ยังเกิดขึ้นในตอนกลางวันตั้งแต่ป่วยด้วย สาเหตุของปรากฏการณ์นี้คือโซนของกล้ามเนื้อหัวใจ ดังนั้นจะได้ภาพลักษณะเฉพาะของ MI ได้ก็ต่อเมื่อทำการตรวจคลื่นไฟฟ้าหัวใจในเวอร์ชันเพิ่มเติม: ตามสวรรค์ตาม Slapak ตาม Kleten นอกจากนี้สำหรับการวินิจฉัยจะใช้ cardiovisor ซึ่งเป็นอุปกรณ์ที่กำหนดการเปลี่ยนแปลงทางพยาธิสภาพที่ซ่อนอยู่ในกล้ามเนื้อหัวใจ
คำจำกัดความของเวที
ก่อนหน้านี้ สี่ขั้นตอนของกล้ามเนื้อหัวใจตายมีความโดดเด่น:
- เฉียบพลันที่สุด;
- คม;
- กึ่งเฉียบพลัน;
- รอยแผลเป็น
ในการจำแนกประเภทล่าสุด ระยะแรกเรียกว่าโรคหลอดเลือดหัวใจเฉียบพลัน (ACS)
| เวทีและระยะเวลา | สัญญาณคลื่นไฟฟ้าหัวใจ |
|---|---|
| ตกลง (2-4 ชั่วโมง) |
|
| เฉียบพลัน (1-2 สัปดาห์ สูงสุด 3) |
|
| กึ่งเฉียบพลัน (ตั้งแต่ 2 สัปดาห์ถึง 1.5-2 เดือน) |
|
| รอยแผลเป็น |
|
คุณสมบัติของสามขั้นตอนแรกรวมถึงการเปลี่ยนแปลงซึ่งกันและกัน - เมื่อเปรียบเทียบในนำไปสู่ที่ตรงข้ามกับกระบวนการทางพยาธิวิทยาจะสังเกตเห็นความเบี่ยงเบนตรงข้ามกับมัน (ระดับความสูงแทนภาวะซึมเศร้า, บวก T แทนที่จะเป็นค่าลบ)
รูปภาพพร้อมการถอดรหัส

ข้าว. 1. โรคหลอดเลือดหัวใจเฉียบพลัน.

ข้าว. 2. โรคหลอดเลือดหัวใจเฉียบพลัน -2.

มะเดื่อ 3. กล้ามเนื้อหัวใจตายเฉียบพลัน

ข้าว. 4. กล้ามเนื้อหัวใจตายกึ่งเฉียบพลัน

ข้าว. 5. ระยะของการเกิดแผลเป็น
วิธีการกำหนดโฟกัสของอาการหัวใจวายโดย ECG
การแสดงตะกั่วแต่ละครั้งจะเปลี่ยนจากบริเวณเฉพาะของกล้ามเนื้อหัวใจ เพื่อความเข้าใจที่ดีขึ้น การแปลความหมายของกล้ามเนื้อหัวใจตายตาม ECG คืออะไร ให้พิจารณา การโต้ตอบของพื้นที่ของหัวใจและนำไปสู่:
- ฉัน - ช่องซ้าย (LV) ด้านหน้าและด้านข้าง;
- II - ยืนยัน I หรือ III-lead;
- ІІІ - พื้นผิวกะบังลมด้านหลัง;
- aVL - ผนังด้านข้าง LV;
- aVF - เหมือนกับ III;
- V1, V2 - กะบัง interventricular;
- V3 - ผนังด้านหน้า;
- V4 - ด้านบน;
- V5, V6 - ด้าน LV;
- V7, V8, V9 - ด้านหลัง LV
นำไปสู่ท้องฟ้า:
- เอ - ผนังด้านหน้าของ LV;
- ฉัน - ผนังด้านข้างที่ต่ำกว่า;
- D - ด้านข้างและด้านหลัง;
- V3R, V4R - ช่องขวา (RV)
| รองรับหลายภาษา | หัวใจวายใน ECG |
|---|---|
| ผนังกั้นโพรงจมูกด้านหน้า (IVS) (ผนังกั้นห้อง) | สำหรับ V1 - V3:
|
| ที่สุดของหัวใจ | สำหรับ V4 และ A ในท้องฟ้า:
|
| LV ผนังด้านหน้า |
|
| Anterolateral |
|
| ส่วนสูงของผนังด้านใต้ |
|
| ผนังด้านข้าง LV |
|
| MI . ผนังด้านซ้ายที่อยู่สูง |
|
| ผนังด้านล่าง LV - ไดอะแฟรมหลัง (ประเภทหน้าท้องของ MI) |
|
| หลัง-ด้านข้าง (inferolateral) |
|
| ตับอ่อน |
|
| Atria |
|
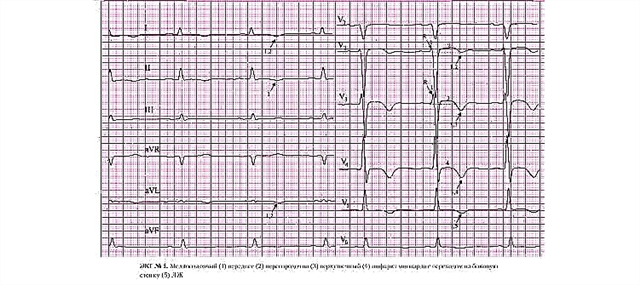
ภาวะกล้ามเนื้อหัวใจตายขนาดใหญ่เป็นเรื่องปกติ ซึ่งความเสียหายครอบคลุมพื้นที่ขนาดใหญ่ของหัวใจ ในกรณีนี้ อาการของ ECG จะมีชุดของการเบี่ยงเบนจากบางพื้นที่ในเวลาเดียวกัน
คุณควรระวังเมื่อตรวจพบการปิดกั้นที่สมบูรณ์ของบล็อกสาขามัดด้านซ้าย เนื่องจากเป็นการซ่อนรูปแบบทางพยาธิวิทยาของกล้ามเนื้อหัวใจตาย

ข้าว. 6. ผนังกั้นส่วนหน้า MI

ข้าว. 7. MI ที่เปลี่ยนไปสู่จุดสูงสุดของหัวใจ

ข้าว. 8. MI ของผนังด้านหน้าของ LV

ข้าว. 9. Anterolateral MI.

ข้าว. 10. MI ไดอะแฟรมหลัง

ข้าว. 11. ตับอ่อนอักเสบ
ข้อสรุป
โรคที่อธิบายไว้เป็นพยาธิสภาพที่ร้ายแรงและเป็นอันตรายถึงชีวิต ชีวิตมนุษย์ขึ้นอยู่กับการวินิจฉัยและการรักษาอย่างทันท่วงที ดังนั้นผู้คนควรใส่ใจในสุขภาพของตนเองและขอความช่วยเหลือฉุกเฉินเมื่อมีอาการของกล้ามเนื้อหัวใจตาย การตรวจผู้ป่วยดังกล่าวจำเป็นต้องเริ่มต้นด้วย ECG หากมีข้อสงสัยเกี่ยวกับรูปแบบแฝง การตรวจคาร์ดิโอแกรมจะถูกลบออกในลีดเพิ่มเติม หากผู้ป่วยที่เคยมีอาการหัวใจวายมาก่อนมีอาการทางคลินิกของพยาธิสภาพดังกล่าว แนะนำให้ทำซ้ำของโรค แต่บ่อยครั้งที่ ECG อันเนื่องมาจากรอยแผลเป็นจากการเกิดลิ่มเลือดในหลอดเลือดที่ถ่ายโอนไปก่อนหน้านี้ การเปลี่ยนแปลงใหม่ๆ อาจไม่ปรากฏให้เห็น ในสถานการณ์เช่นนี้ จะใช้วิธีการวิจัยเพิ่มเติมเพื่อตรวจหาเครื่องหมายของกล้ามเนื้อหัวใจตายในเลือด