การศึกษารายละเอียดของการทำงานของร่างกายมนุษย์เป็นไปไม่ได้โดยไม่ต้องใช้อุปกรณ์เพิ่มเติม การตรวจคนไข้เป็นวิธีพื้นฐานของการตรวจผู้ป่วยตามวัตถุประสงค์ ซึ่งเกี่ยวข้องกับการฟังการหายใจ การบีบตัวของระบบทางเดินอาหาร อย่างไรก็ตาม สิ่งที่มีค่าที่สุดคือ การตรวจคนไข้ของหัวใจ: การประเมินจังหวะ, ความแข็งแกร่งของโทนเสียง, การปรากฏตัวของเสียงพึมพำทางพยาธิวิทยา เพื่อขยายเสียงจะใช้เครื่องมือเมมเบรนพิเศษ - โฟนันโดสโคปและหูฟังฟังเสียง
ทำไมต้องฟังเสียงหัวใจ
การศึกษาเสียงไหลเวียนโลหิต (hemodynamics) เป็นขั้นตอนที่ง่ายและรวดเร็วทางเทคนิคที่ช่วยให้ได้รับข้อมูลจำนวนมากเกี่ยวกับการทำงานของโครงสร้างหัวใจ
การฟังเสียงเป็นหลัก แต่ไม่ใช่จุดประสงค์เดียวของการตรวจคนไข้ ในระหว่างการติดต่อกับผู้ป่วย แพทย์จะประเมินอัตราการเต้นของหัวใจ, จังหวะ, เสียงต่ำ, เสียงทางพยาธิวิทยา
เทคนิคการฟังใช้เพื่อศึกษาการเปลี่ยนแปลงดังกล่าว:
- ยั่วยวนของโพรง;
- กล้ามเนื้อหัวใจตาย;
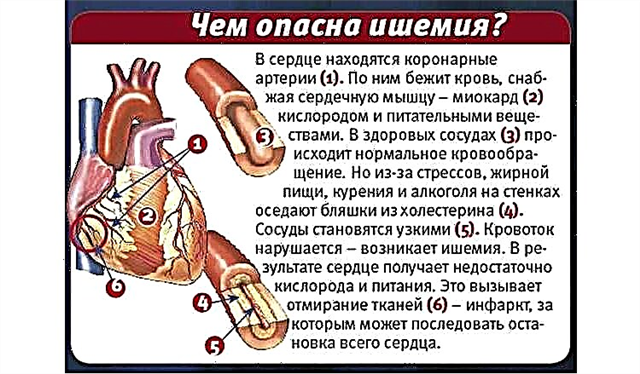
- โรคขาดเลือด (IHD);
- ข้อบกพร่องของหัวใจ
- กล้ามเนื้อหัวใจตาย;
- จังหวะ;
- เยื่อหุ้มหัวใจอักเสบ
เทคนิคการตรวจคนไข้ใช้สำหรับทั้งผู้ใหญ่และเด็ก วิธีที่ปลอดภัยและปลอดภัยอย่างยิ่งช่วยให้สงสัยว่ามีการเบี่ยงเบนระหว่างการตรวจเบื้องต้น และส่งเด็กไปตรวจอย่างละเอียดทันที
นอกจากนี้ด้วยความช่วยเหลือของการตรวจคนไข้จะประเมินสภาพของทารกในครรภ์ซึ่งเป็นสิ่งสำคัญในระยะแรกของการตั้งครรภ์โดยไม่มีความเสี่ยงต่อเด็กและมารดา ในอนาคตระบบหัวใจและหลอดเลือดของทารกแรกเกิดเป็นเป้าหมายใหม่ของ "การฟัง" ต่อหัวใจและปอด
วิธีการฟังอย่างถูกต้อง
การตรวจคนไข้จะดำเนินการตามอัลกอริธึมที่เข้มงวดในระหว่างที่แพทย์ทำงานกับบริเวณหน้าอกบางส่วนศึกษาเสียงในแต่ละจุด ลำดับของการประเมินเสียงของหัวใจเกิดจากกลไกทางพยาธิสรีรวิทยาของโรคพื้นเดิมและความถี่ของการแพร่กระจายของโรค มีการกำหนดจุดฟังสำหรับลิ้นหัวใจ - ตำแหน่งบนผนังด้านหน้าของหน้าอกที่แพทย์ใช้เครื่องตรวจฟังเสียง (ดูรูปที่ 1)
มีสี่จุดหลักและอีกสองจุดตรวจหัวใจซึ่งกำหนดลำดับของขั้นตอน:
- จุดแรกคือจุดยอด (โซนของแรงกระตุ้นของหัวใจซึ่งกำหนดโดยการคลำ) ในบริเวณที่แนบซี่โครงที่ห้าไปทางซ้ายของกระดูกอกเล็กน้อย เว็บไซต์สอดคล้องกับการฉายภาพของวาล์ว mitral (bicuspid) ลงบนผนังด้านหน้า
- ที่สองคือพื้นที่ระหว่างซี่โครงที่สองและสามทางด้านขวาของกระดูกอกซึ่งตรวจสอบการทำงานของวาล์วเอออร์ตา
- ที่สามคือพื้นที่ของช่องว่างระหว่างซี่โครงที่สองทางด้านซ้ายซึ่งมีเสียงการทำงานของวาล์วปอด (หลอดเลือดที่รับผิดชอบในการส่งเลือดจากช่องท้องด้านขวาไปยังปอด)
- จุดที่สี่คือจุดยึดของกระบวนการ xiphoid กับกระดูกอก ซึ่งสอดคล้องกับการฉายภาพของลิ้นหัวใจไตรคัสปิด
สิ่งที่แนบมาของซี่โครงที่สี่ทางด้านซ้ายของกระดูกอกอยู่ใต้จุดที่ห้า (ฟังการทำงานของวาล์ว bicuspid) ที่หก (เพิ่มเติม) - Botkin-Erba ซึ่งประเมินสถานะการทำงานของวาล์วเอออร์ตา (ช่องว่างระหว่างซี่โครงที่สามทางด้านซ้ายของกระดูกอก)
ภาพที่ 1:

ภาพที่ 1 - ตัวเลือกสำหรับการฟังการทำงานของวาล์ว:
- ในตำแหน่งนั่ง (หรือยืน) ของผู้ป่วย
- นอนตะแคงซ้ายหรือขวา
- หายใจเข้าลึก ๆ
- หลังจากออกกำลังกายเล็กน้อย
ถอดรหัสผลลัพธ์
ผลการตรวจหัวใจในคนที่มีสุขภาพดีและป่วยแตกต่างกันอย่างมาก หากไม่รบกวนการทำงานของวาล์ว แพทย์จะได้ยินเสียง "ทำนอง" ซึ่งประกอบด้วยเสียงสลับกะทันหัน ลำดับที่เข้มงวดของความตึงเครียดและการผ่อนคลายของกล้ามเนื้อหัวใจเรียกว่าวัฏจักรของหัวใจ
สรีรวิทยาของแนวคิดประกอบด้วยสามขั้นตอน:
- หัวใจเต้นผิดจังหวะ ขั้นตอนแรกใช้เวลาไม่เกิน 0.1 วินาทีในระหว่างที่เนื้อเยื่อของกล้ามเนื้อของห้องหัวใจตึงเครียด
- systole กระเป๋าหน้าท้อง ระยะเวลา - 0.33 วินาที ที่ช่วงสูงสุดของการหดตัวของกล้ามเนื้อหัวใจ ห้องจะมีรูปทรงลูกบอลและกระทบกับผนังหน้าอก ในขณะนี้ แรงกระตุ้นจุดยอดจะถูกบันทึก เลือดจะถูกขับออกจากโพรงเข้าไปในเส้นเลือด หลังจากนั้น Diastole เริ่มต้นขึ้นและเส้นใยของกล้ามเนื้อหัวใจตายจะคลายตัว
- ระยะสุดท้าย - การผ่อนคลายเนื้อเยื่อของกล้ามเนื้อเพื่อการรับเลือดในภายหลัง
เสียงข้างต้นเรียกว่าโทนเสียง มีสองคน: คนแรกและคนที่สอง แต่ละคนมีพารามิเตอร์ทางเสียงซึ่งเกิดจากลักษณะเฉพาะของการไหลเวียนโลหิต (การไหลเวียนโลหิต) การเกิดขึ้นของเสียงของหัวใจนั้นพิจารณาจากความเร็วของกล้ามเนื้อหัวใจ ระดับของการเติมเลือดในโพรงหัวใจและสถานะการทำงานของลิ้นหัวใจ เสียงแรก - แสดงลักษณะของระยะซิสโตลิก (การขับของเหลวออกจากฟันผุ) ส่วนที่สอง - ไดแอสโทล (การผ่อนคลายของกล้ามเนื้อหัวใจและการไหลเวียนของเลือด) อัตราการเต้นของหัวใจมีลักษณะการซิงโครไนซ์ในระดับสูง: ส่วนด้านขวาและด้านซ้ายมีปฏิกิริยาโต้ตอบกันอย่างกลมกลืน หมอจึงได้ยินเท่านั้น สองเสียงแรก เป็นบรรทัดฐาน นอกจากสองเสียงแรกแล้ว ยังมีองค์ประกอบเสียงเพิ่มเติม ได้แก่ เสียงที่สามและสี่ ซึ่งการได้ยินซึ่งบ่งชี้ถึงพยาธิสภาพในผู้ใหญ่ ขึ้นอยู่กับจุดฟังของหัวใจซึ่งกำหนดการละเมิด ที่สาม เกิดขึ้นจากการเติมโพรงโพรงเกือบทันทีหลังจากสิ้นสุดวินาที มีเหตุผลหลายประการสำหรับการก่อตัวของมัน:
- การเสื่อมสภาพของกล้ามเนื้อหดตัว
- กล้ามเนื้อหัวใจตายเฉียบพลัน
- โรคหลอดเลือดหัวใจตีบ pectoris;
- ยั่วยวนหัวใจห้องบน;
- โรคประสาทของหัวใจ
- การเปลี่ยนแปลงของเนื้อเยื่ออินทรีย์ cicatricial
น้ำเสียงทางพยาธิวิทยาที่สี่ เกิดขึ้นทันทีก่อนครั้งแรกและในคนที่มีสุขภาพดีจะได้ยินยากมาก มันถูกอธิบายว่าเป็นความถี่ที่เงียบและต่ำ (20 Hz) สังเกตเมื่อ:
- ลดฟังก์ชั่นการหดตัวของกล้ามเนื้อหัวใจ;
- หัวใจวาย;
- ยั่วยวน;
- ความดันโลหิตสูง
เสียงที่เกิดขึ้นเมื่อเลือดเคลื่อนผ่านรูของหลอดเลือดที่ตีบแคบเรียกว่าเสียงพึมพำของหัวใจ โดยปกติเสียงจะไม่เกิดขึ้นและได้ยินเฉพาะกับพยาธิสภาพของวาล์วหรือข้อบกพร่องต่างๆ ของผนังกั้นเซปตา มีอยู่ เสียงอินทรีย์และการทำงาน อดีตมีความเกี่ยวข้องกับข้อบกพร่องของวาล์วโครงสร้างและการหดตัวของหลอดเลือดและหลังมีการเปลี่ยนแปลงทางกายวิภาคที่เกี่ยวข้องกับอายุซึ่งจะต้องนำมาพิจารณาเมื่อการตรวจคนไข้หัวใจในเด็ก เด็กที่มีเสียงดังกล่าวถือว่ามีสุขภาพแข็งแรง
ผลการตรวจคนไข้โดยทั่วไปของหัวใจเป็นเรื่องปกติ (ในผู้ใหญ่): เสียงที่ชัดเจน เสียงดัง เป็นจังหวะ ไม่มีเสียงพึมพำทางพยาธิวิทยา
ภาพตรวจโรคหัวใจต่างๆ
โรคหัวใจและหลอดเลือดในกรณีส่วนใหญ่จะมาพร้อมกับการละเมิด hemodynamics ในหัวใจซึ่งถูกกำหนดโดยการตรวจคนไข้ การปรากฏตัวของการเปลี่ยนแปลงเกิดจากการจัดโครงสร้างใหม่ (การปรับโครงสร้าง) ของกล้ามเนื้อหัวใจ, การเปลี่ยนโครงสร้างของผนังหลอดเลือด
อาการที่มีลักษณะเฉพาะมากที่สุดของการตรวจคนไข้ด้วยความดันโลหิตสูงคือการเน้นเสียง (enhancement) ของเสียงที่ 2 เหนือหลอดเลือดแดงเอออร์ตาซึ่งเกิดจากแรงดันไฟฟ้าที่เพิ่มขึ้นอย่างมีนัยสำคัญในช่องท้องด้านซ้าย ด้วยการกระทบในผู้ป่วยรายดังกล่าว จะพบว่ามีการขยายตัวของขอบเขตของความหมองคล้ำของหัวใจ ในระยะเริ่มแรกของโรค แพทย์จะได้ยินการเพิ่มขึ้นของเสียงแรกที่ตำแหน่งปลาย
ข้อบกพร่องของหัวใจ - ชุดของโรคที่เกิดจากความเสียหายต่ออุปกรณ์โครงสร้างของวาล์ว ในการรบกวนทางอินทรีย์จะสังเกตการเบี่ยงเบนของพารามิเตอร์เสียงของเสียง ความแรงของโทนจะเปลี่ยนไปตามพื้นหลังของอารมณ์ช็อกอย่างรุนแรง ซึ่งอะดรีนาลีนหลั่งออกมาเป็นจำนวนมากบ่อยครั้งที่แพทย์ฟังสัญญาณเฉพาะเจาะจงด้วยความชั่วร้าย:
- จุดอ่อนของวาล์ว bicuspid - การหายตัวไปของเสียงแรกเสียงพึมพำ systolic ที่แข็งแกร่งในโซนเอเพ็กซ์ - ชุดตรวจคนไข้มาตรฐานสำหรับพยาธิวิทยาดังกล่าว
- ตีบสองข้าง - น้ำเสียงแรกที่มีตัวละครปรบมือ ส่วนที่สองแยกจากกัน น้ำเสียงที่สามแสดงออกมาบางส่วนในเรื่องนี้
- ความอ่อนแอของหลอดเลือด - เสียงในจุดที่หกของการฟังลิ้นหัวใจทำให้เสียงทั้งหมดอ่อนลง
- หลอดเลือดตีบ - เสียงอ่อนลงกับพื้นหลังซึ่งมีเสียงพึมพำ systolic ที่แข็งแกร่งในพื้นที่ของช่องว่างระหว่างซี่โครงที่สองทางด้านขวา
ในระหว่างการตรวจร่างกายของผู้ป่วยที่มีภาวะหัวใจเต้นผิดจังหวะ แพทย์จะได้ยินโทนเสียงที่ไม่แน่นอนและวุ่นวายซึ่งมีระดับเสียงต่างกันไป ซึ่งไม่สอดคล้องกับจังหวะการเต้นของหัวใจเสมอไป บ่อยครั้งที่แพทย์สังเกตเห็นเสียงพึมพำ systolic และ diastolic จังหวะนกกระทาเป็นไปได้ จุดฟังของลิ้นหัวใจในระหว่างการสั่นไหวนั้นเสริมด้วยการตรวจคนไข้ของหลอดเลือดที่คอเพื่อตรวจสอบการไหลเวียนของเลือดกลับ (สำรอก)
เครื่องมือทางคลินิกที่มีประสิทธิภาพมากขึ้นในสถานการณ์เช่นนี้คือ ECG พร้อมบทสรุปของนักวินิจฉัยที่ใช้งานได้
วิธีการตรวจร่างกายเพิ่มเติม: การคลำและเคาะ
การรับผู้ป่วยเบื้องต้นไม่ได้จำกัดอยู่เพียงการฟังเสียงหัวใจเท่านั้น สำหรับการวินิจฉัยโดยละเอียดยิ่งขึ้นจะใช้วิธีการคลำและการกระทบกระเทือนซึ่งไม่ต้องการอุปกรณ์เพิ่มเติม
การคลำ (การตรวจ) เป็นวิธีการกำหนดความรุนแรงของโครงสร้างภายนอกและลึก การแปลเป็นภาษาท้องถิ่น และการเปลี่ยนแปลงขนาดของอวัยวะ เทคนิคการประหารชีวิตเกี่ยวข้องกับการระบุผิวเผินของการก่อตัวใต้ผิวหนังหรือการ "จุ่มนิ้ว" ของแพทย์ลงในเนื้อเยื่ออ่อน วิธีการที่ให้ข้อมูลมากที่สุดในการศึกษาอวัยวะในช่องท้อง
ในด้านโรคหัวใจ การคลำใช้ในการประเมินแรงกระตุ้นของหน้าอกและหัวใจ (ปลาย)
ในกรณีของความผิดปกติในหัวใจ palpated ต่อไปนี้:
- "หัวใจโคก" - การโปนของหน้าอกที่เกิดจากโรคที่ลุกลามเป็นเวลานาน การพัฒนาของความผิดปกตินั้นสัมพันธ์กับการปฏิบัติตามเนื้อเยื่อกระดูกในวัยเด็กภายใต้อิทธิพลของโพรงหัวใจที่ขยายใหญ่ขึ้น
- ในผู้ใหญ่การเกิดของการเปลี่ยนแปลงทางพยาธิวิทยาเกิดจากการพัฒนาของเยื่อหุ้มหัวใจอักเสบ exudative (การสะสมของของเหลวในถุงเยื่อหุ้มหัวใจ) - แสดงออกโดยความเรียบหรือการยื่นออกมาของช่องว่างระหว่างซี่โครง
- ด้วยหลอดเลือดโป่งพองของหลอดเลือดแดงใหญ่ขึ้นในผู้ป่วยจะมีการกำหนดจังหวะการเต้นของพยาธิสภาพที่มองเห็นได้ในบริเวณที่จับ (ส่วนบน) ของกระดูกอก ในการคลำจะมีการบันทึกการก่อตัวที่อ่อนนุ่มและยืดหยุ่นซึ่งการเคลื่อนไหวที่ตรงกับจังหวะของหลอดเลือดแดง carotid หรือเรเดียล
แรงกระตุ้นหัวใจ (ปลาย) - การฉายภาพของการหดตัวของกล้ามเนื้อหัวใจบนผนังหน้าอกด้านหน้าในบริเวณที่มีการสัมผัสมากที่สุด แพทย์วินิจฉัยโดยวางฝ่ามือในบริเวณหัวใจ (ทางด้านซ้ายของกระดูกอกในช่องว่างระหว่างซี่โครงที่สี่หรือห้า) หลังจากการพิจารณาโดยประมาณแล้วจะ จำกัด ตำแหน่งด้วยความช่วยเหลือของส่วนปลายของดัชนีและนิ้วกลาง
ในผู้ป่วยที่มีน้ำหนักเฉลี่ยโดยไม่มีพยาธิสภาพร่วมกันจะได้รับการแก้ไขในรูปแบบของข้อ จำกัด (ไม่เกิน 2 ซม.2) การเต้นเป็นจังหวะในพื้นที่ 5 ช่องว่างระหว่างซี่โครงด้านซ้ายโดยภายใน 1.5-2 ซม. จากเส้นกึ่งกลางกระดูกไหปลาร้า
การวางแนว: ในผู้ชายช่องว่างระหว่างซี่โครงที่สี่อยู่ที่ระดับหัวนมในผู้หญิง - ข้างใต้
การเคลื่อนตัวของเส้นขอบเกิดขึ้นเมื่อโพรงของช่องด้านขวาหรือด้านซ้ายขยาย การเปลี่ยนแปลงพื้นที่:
- หก (มากกว่า 2 ซม.2) - มีไดอะแฟรมสูง (ในหญิงตั้งครรภ์, ผู้ป่วยโรคตับ, น้ำในช่องท้อง), cardiomegaly, รอยย่นของปอด;
- จำกัด - ด้วยอวัยวะที่หลวมถึงหน้าอก: ไฮโดรหรือ hemopericardium, ถุงลมโป่งพองในปอด, pneumothorax
ในบางกรณี "แรงกระตุ้นของหัวใจเชิงลบ" ได้รับการวินิจฉัยซึ่งแสดงออกโดยการหดตัวของหน้าอกที่ระดับความสูงของการเต้นของหลอดเลือดแดงส่วนปลาย ปรากฏการณ์นี้อธิบายได้ด้วยแรงกระตุ้นปลายแหลมที่ จำกัด ซึ่งแปลเป็นภาษาท้องถิ่นในบริเวณซี่โครง: ด้วยการยื่นออกมาเล็กน้อยของกระดูกจะเกิดการหดตัวของพื้นที่ที่อยู่ติดกัน
การกระทบกระแทกเป็นวิธีการตรวจผู้ป่วยตามวัตถุประสงค์เพื่อกำหนดตำแหน่งของอวัยวะ (ภูมิประเทศ) และการเปลี่ยนแปลงในโครงสร้าง (เปรียบเทียบ): ยิ่งเนื้อเยื่อมีความหนาแน่นมากเท่าใด เสียงก็จะยิ่ง "หมองคล้ำ" มากขึ้นเท่านั้น แพทย์ใช้นิ้วลูบหน้าอกเบา ๆ โดยตรงหรือใช้นิ้ว plesimeter (ตัวนำเพื่อขยายเสียง) ในโรคหัวใจ วิธีการนี้ใช้เพื่อประเมินขนาดของอวัยวะทางอ้อมผ่านพื้นที่ของ "ความหมองคล้ำ":
- สัมบูรณ์ - บริเวณที่กระชับของอวัยวะถึงหน้าอกใช้เครื่องเคาะแบบเงียบ ๆ เพื่อกำหนด (ไม่มีเครื่องวัดปริมาตร)
- ญาติ (มักใช้ในทางปฏิบัติ) - การฉายภาพบนผนังหน้าอกของพื้นผิวด้านหน้าของอวัยวะ
ภูมิประเทศของขอบเขตในผู้ป่วยที่ไม่มีพยาธิสภาพของระบบหัวใจและหลอดเลือด: บน - ที่ระดับ 3 ซี่โครงทางด้านซ้ายของกระดูกอก, ขวา - ตามขอบขวาของกระดูก, ซ้าย - 0.5 ซม. ออกไปด้านนอกจากเส้นกึ่งกลาง ( ในช่องว่างระหว่างซี่โครงที่ 5)
ตัวเลือกและสาเหตุของการกระจัดของขอบเขตแสดงไว้ในตาราง:
| ชายแดน | เหตุผลในการเคลื่อนย้าย |
|---|---|
| ตอนบน |
|
ซ้าย |
|
ถูกต้อง |
|
การลดลงโดยทั่วไปในพื้นที่ของอวัยวะสังเกตได้ในภาวะอวัยวะ - ปอดบวมด้วยอากาศไม่ "ส่งผ่าน" เสียงกระทบไปยังหัวใจซึ่งขอบเขตจะเลื่อนเข้าด้านใน
นอกจากนี้ ความกว้างของมัดของหลอดเลือดที่ระดับช่องว่างระหว่างซี่โครงที่สอง (ขวาและซ้าย) ถูกกำหนดโดยใช้เครื่องเคาะแบบเงียบ เสียงอู้อี้เล็กน้อยจากขอบกระดูกอก 0.5 ซม. ถูกกำหนดให้เป็นเส้นผ่านศูนย์กลางของหัวใจ (ค่าปกติคือ 4.5-5 ซม.) การเคลื่อนตัวของเส้นขอบด้านซ้ายบ่งบอกถึงพยาธิสภาพของหลอดเลือดแดงปอดทางด้านขวาของหลอดเลือดแดงใหญ่
ข้อสรุป
การตรวจคนไข้เป็นวิธีการศึกษากิจกรรมของหัวใจซึ่งเผยให้เห็นพยาธิสภาพของระบบหัวใจและหลอดเลือดในระยะแรกของการพัฒนาและช่วยให้ได้ข้อมูลสำหรับการเลือกกลยุทธ์การรักษาเพิ่มเติม ข้อดีคือการตรวจอย่างรวดเร็ว (แพทย์ต้องใช้เวลาสักครู่) และไม่มีอุปกรณ์ราคาแพง ข้อเสียรวมถึงปัจจัยของความเป็นตัวตนของมนุษย์เท่านั้น