เครื่องกระตุ้นหัวใจคืออะไรและทำงานอย่างไร
 เครื่องกระตุ้นหัวใจ (pacemaker) เป็นอุปกรณ์ทางการแพทย์ที่ออกแบบมาเพื่อกระตุ้นหรือกำหนดจังหวะปกติสำหรับผู้ป่วยที่มีอัตราการเต้นของหัวใจไม่เร็วพอหรือมีการปิดกั้นการส่งสัญญาณระหว่างส่วนต่างๆ ของอวัยวะ เป็นอุปกรณ์ขนาดเล็กขนาด 3 x 5 ซม. น้ำหนัก 30-45 กรัม อายุการใช้งานโดยไม่ต้องเปลี่ยนแบตเตอรี่จะแตกต่างกันไปตั้งแต่ 5 ถึง 15 ปี
เครื่องกระตุ้นหัวใจ (pacemaker) เป็นอุปกรณ์ทางการแพทย์ที่ออกแบบมาเพื่อกระตุ้นหรือกำหนดจังหวะปกติสำหรับผู้ป่วยที่มีอัตราการเต้นของหัวใจไม่เร็วพอหรือมีการปิดกั้นการส่งสัญญาณระหว่างส่วนต่างๆ ของอวัยวะ เป็นอุปกรณ์ขนาดเล็กขนาด 3 x 5 ซม. น้ำหนัก 30-45 กรัม อายุการใช้งานโดยไม่ต้องเปลี่ยนแบตเตอรี่จะแตกต่างกันไปตั้งแต่ 5 ถึง 15 ปี
หลักการทำงานของอุปกรณ์ขึ้นอยู่กับการใช้เครื่องกระตุ้นไฟฟ้าภายนอกกับบริเวณหัวใจซึ่งผลิตโดยเครื่องกระตุ้นหัวใจเพื่อให้แน่ใจว่าการหดตัวของกล้ามเนื้อหัวใจปกติ เครื่องกระตุ้นหัวใจขั้นสูง (ปรับความถี่ได้) ยังมีเซ็นเซอร์รับความรู้สึกที่สามารถตอบสนองต่อการเปลี่ยนแปลงของอัตราการหายใจ การทำงานของระบบประสาท และอุณหภูมิของร่างกาย นอกจากนี้ยังมีเครื่องกระตุ้นหัวใจด้วยเครื่องกระตุ้นหัวใจด้วย โมเดลสมัยใหม่มีฟังก์ชั่นการแทนที่พารามิเตอร์การทำงานโดยไม่รุกรานโดยใช้อุปกรณ์พิเศษ
ชิปที่ฝังอยู่ในอุปกรณ์จะวิเคราะห์สัญญาณที่เกิดจากหัวใจ ส่งสัญญาณโดยตรงไปยังกล้ามเนื้อหัวใจและให้การซิงโครไนซ์ ตัวนำที่ฝังอยู่ใต้เยื่อบุโพรงหัวใจเป็นตัวส่งสัญญาณข้อมูลจากส่วนภายนอกของอุปกรณ์ไปยังหัวใจและข้อมูลเกี่ยวกับการทำงานของกล้ามเนื้อหัวใจกลับมาเอง ปลายของอิเล็กโทรดแต่ละอันมีปลายโลหะที่รวบรวมตัวบ่งชี้การทำงานของหัวใจและสร้างแรงกระตุ้นเมื่อจำเป็นเท่านั้น ด้วยการพัฒนาที่ลดลงอย่างมากของอัตราการเต้นของหัวใจหรือ asystole เครื่องกระตุ้นหัวใจเริ่มทำงานในโหมดคงที่ โดยสร้างสิ่งเร้าด้วยความถี่ที่ตั้งไว้ในระหว่างการฝัง หากมีการรีสตาร์ทอัตโนมัติของหัวใจอย่างกะทันหัน อุปกรณ์จะเข้าสู่สถานะสแตนด์บาย
ในกรณีฉุกเฉิน จะใช้การเว้นจังหวะชั่วคราว ด้วยเครื่องกระตุ้นหัวใจภายนอก (transthoracic) อิเล็กโทรดจะถูกวางไว้ที่หน้าอก เนื่องจากขั้นตอนนี้เจ็บปวดมาก จึงต้องใช้ความใจเย็นและบรรเทาอาการปวด การปรับเปลี่ยนหลอดอาหารเกี่ยวข้องกับการติดตั้งอุปกรณ์ชั่วคราวในหลอดอาหาร ดังนั้นจึงมีการใช้งานที่จำกัด
การจำแนกประเภทของเครื่องกระตุ้นหัวใจเทียม
เครื่องกระตุ้นหัวใจหลายประเภทมีความโดดเด่นขึ้นอยู่กับโซนของการสัมผัส:
- ห้องเดี่ยว EKS ตั้งอยู่และกระตุ้นการหดตัวเฉพาะในห้องหนึ่งของหัวใจ (เอเทรียมหรือช่อง) การใช้อุปกรณ์นี้มี จำกัด มากเพราะไม่เป็นไปตามการทำงานทางสรีรวิทยาของกล้ามเนื้อ นำไปใช้ต่อหน้ารูปแบบคงที่ของภาวะหัวใจห้องบนในช่องท้องด้านขวา ข้อเสีย: atria ยังคงทำงานในจังหวะของตัวเองและเมื่อการหดตัวของพวกเขาเกิดขึ้นพร้อมกับหัวใจห้องล่างจะเกิดการไหลเวียนของเลือดย้อนกลับและนำไปสู่หัวใจ
- EKS สองห้อง อิเล็กโทรดถูกวางไว้ในสองห้องของหัวใจ: การสร้างแรงกระตุ้นสลับกันทำให้เกิดการหดตัวของ atria และ ventricles เพื่อให้แน่ใจว่าการทำงานทางสรีรวิทยาของกล้ามเนื้อหัวใจตาย เมื่อใช้เครื่องกระตุ้นหัวใจ ระบบจะเลือกโหมดความถี่เป็นรายบุคคล ซึ่งจะช่วยปรับปรุงการปรับตัวของผู้ป่วยให้เข้ากับกิจกรรมทางกาย
- ECS แบบสามห้องเป็นหนึ่งในการพัฒนาใหม่ล่าสุดและมีราคาแพงที่สุด ตัวนำอิมพัลส์จะอยู่ในห้องโถงและโพรงด้านขวา ใช้เพื่อขจัดการซิงโครไนซ์แชมเบอร์ในหัวใจเต้นช้าขั้นรุนแรง ภาวะหัวใจล้มเหลวระดับที่สามถึงสี่ จังหวะไซนัสที่แข็งกระด้าง
การเข้ารหัสอุปกรณ์ระหว่างประเทศ
 อักษรตัวแรกของรหัสกำหนดห้องหัวใจที่กำลังถูกกระตุ้น ตัวที่สองคือช่อง ซึ่งเป็นกิจกรรมทางไฟฟ้าที่เครื่องกระตุ้นหัวใจอ่าน "T" ในตำแหน่งที่สามหมายความว่าอุปกรณ์ทำงานในโหมดทริกเกอร์ (สัญญาณเทียมจะซิงโครไนซ์กับการปล่อยที่เกิดจากหัวใจ) การกำหนด "D" (dual - TI) ระบุว่าเครื่องกระตุ้นหัวใจที่มีอิเล็กโทรดสองขั้วในหัวใจด้านขวาทำงานพร้อมกันในสองโหมด สัญลักษณ์ "O" แสดงถึงจังหวะ "อะซิงโครนัส" ของการทำงานของเครื่องกระตุ้นหัวใจ (ความถี่พัลส์จะถูกตั้งค่าโดยอัตโนมัติในระหว่างการฝัง)
อักษรตัวแรกของรหัสกำหนดห้องหัวใจที่กำลังถูกกระตุ้น ตัวที่สองคือช่อง ซึ่งเป็นกิจกรรมทางไฟฟ้าที่เครื่องกระตุ้นหัวใจอ่าน "T" ในตำแหน่งที่สามหมายความว่าอุปกรณ์ทำงานในโหมดทริกเกอร์ (สัญญาณเทียมจะซิงโครไนซ์กับการปล่อยที่เกิดจากหัวใจ) การกำหนด "D" (dual - TI) ระบุว่าเครื่องกระตุ้นหัวใจที่มีอิเล็กโทรดสองขั้วในหัวใจด้านขวาทำงานพร้อมกันในสองโหมด สัญลักษณ์ "O" แสดงถึงจังหวะ "อะซิงโครนัส" ของการทำงานของเครื่องกระตุ้นหัวใจ (ความถี่พัลส์จะถูกตั้งค่าโดยอัตโนมัติในระหว่างการฝัง)
เครื่องกระตุ้นหัวใจด้วยคลื่นไฟฟ้าหัวใจ
เครื่องกระตุ้นหัวใจด้วยไฟฟ้าหัวใจแบบฝัง (implanted cardioverter defibrillator - ICD) เป็นสำเนาอุปกรณ์ขนาดเล็กที่ใช้ในระหว่างการช่วยชีวิตในกรณีที่หัวใจหยุดเต้น เนื่องจากอุปกรณ์เข้าถึงกล้ามเนื้อหัวใจได้โดยตรง จึงต้องใช้แรงคายประจุน้อยกว่ามากเพื่อการหดตัวอย่างมีประสิทธิภาพ
ICD มีวัตถุประสงค์เพื่อป้องกันภาวะหัวใจหยุดเต้นกะทันหันในผู้ป่วยที่มีภาวะหัวใจเต้นผิดจังหวะ (fibrillation และ ventricular tachycardia)
ระบบ ICD นั้นติดตั้งอิเล็กโทรดที่ยึดไว้ใต้เยื่อบุโพรงหัวใจของผู้ป่วย และอุปกรณ์ที่ติดตั้งไมโครเซอร์กิตและแบตเตอรี่ชาร์จระยะยาวโดยตรง ซึ่งฝังอยู่ในไขมันใต้ผิวหนังที่หน้าอก
อุปกรณ์ดำเนินการ:
- การตรวจสอบกิจกรรมการเต้นของหัวใจอย่างต่อเนื่อง
- การรวบรวมพารามิเตอร์การหดตัว
- ในกรณีที่จังหวะที่คุกคามถึงชีวิต - การรักษา
ข้อบ่งชี้และข้อห้ามเกี่ยวกับอายุ: ใครต้องการอุปกรณ์และเพราะเหตุใด
ถึง แน่นอน บ่งชี้รวมถึง:
- หัวใจเต้นช้าถาวรที่มีอาการทางคลินิก
- บันทึกอัตราการเต้นของหัวใจลดลง <40 ครั้ง / นาที ระหว่างการทำงานทางกายภาพ
- ตอนที่ขาดจังหวะ (asystole) ใน ECG เป็นเวลานานกว่าสามวินาที
- การรวมกันของบล็อก AV ระดับ II-III ที่เสถียรพร้อมความล่าช้าในการนำแรงกระตุ้นในกลุ่มของเขาสองหรือสามกลุ่มในผู้ป่วยที่มีภาวะหัวใจล้มเหลวภายหลังกล้ามเนื้อหัวใจตาย
- bradyarrhythmia ทุกประเภทที่สามารถคุกคามสุขภาพหรือชีวิตของผู้ป่วย (หากอัตราการเต้นของหัวใจน้อยกว่า 60 ครั้ง / นาที);
- paroxysms ของหัวใจเต้นผิดจังหวะ (อิศวร, ภาวะ, asystole)
ญาติ ข้อบ่งชี้:
- AV block II-III องศาโดยไม่เปลี่ยนสภาพของผู้ป่วย
- การสูญเสียสติในผู้ป่วยที่มีการอุดตันโดยไม่เกี่ยวข้องกับภาวะหัวใจเต้นผิดจังหวะที่มีหัวใจเต้นผิดจังหวะโดยไม่ทราบสาเหตุ
- ความล้มเหลวของการไหลเวียนโลหิตอย่างรุนแรงกับการทำงานของโพรง (มีภาวะหัวใจห้องบน, กล้ามเนื้อหัวใจตาย)
ไม่มีข้อห้ามเกี่ยวกับอายุในการติดตั้งเครื่องกระตุ้นหัวใจ ข้อจำกัดเพียงอย่างเดียวคือความไม่สมเหตุสมผลของการดำเนินการ
การติดตั้งเครื่องกระตุ้นหัวใจ: การทำงานเป็นอย่างไร?
ก่อนการแทรกแซง ผู้ป่วยต้องได้รับการตรวจด้วยเครื่องมือหลายอย่าง:
- ECG พร้อมคำอธิบาย;
- การตรวจสอบรายวันตาม Holter;
- การตรวจคลื่นไฟฟ้าหัวใจ;
- การถ่ายภาพรังสีแบบสำรวจของ OGK;
- สรีรศาสตร์ของจักรยาน, การทดสอบลู่วิ่ง;
- การศึกษา transesophageal ของระบบการนำหัวใจ
การฝังเครื่องกระตุ้นหัวใจหรือเครื่องกระตุ้นหัวใจด้วยไฟฟ้าถือเป็นขั้นตอนที่มีการบุกรุกน้อยที่สุดและทำให้เกิดบาดแผลน้อยที่สุดซึ่งไม่ต้องการการดมยาสลบและดำเนินการภายใต้การดมยาสลบ หากจำเป็น ผู้ป่วยสามารถให้ยาระงับประสาทเพิ่มเติมได้ แต่ผู้ป่วยจะตื่นอยู่ตลอดเวลาและสามารถพูดคุยกับเจ้าหน้าที่ทางการแพทย์ได้ ขั้นตอนดำเนินการในห้องผ่าตัดพิเศษพร้อมเครื่องเอ็กซ์เรย์สำหรับการตรวจสอบตำแหน่งของอิเล็กโทรดอย่างต่อเนื่อง ระยะเวลา - จาก 30 นาทีถึง 1.5 ชั่วโมง
ภายใต้การควบคุมด้วย X-ray การเจาะหลอดเลือดดำ subclavian จะดำเนินการที่ด้านข้างตรงข้ามกับแขนชั้นนำ (ทางด้านซ้ายสำหรับผู้ที่ถนัดขวาและในทางกลับกัน) ผ่านสายสวนกลางที่ติดอยู่กับผิวหนังหัววัดไฟฟ้าบาง ๆ จะถูกแทรกเข้าไปในโพรงหัวใจซึ่งจะนำแรงกระตุ้นจากส่วนใต้ผิวหนังของอุปกรณ์ไปยังหัวใจหลังจากติดอิเล็กโทรด แพทย์โรคหัวใจจะทำการทดสอบหลายชุดเพื่อกำหนดเกณฑ์ความไวของกล้ามเนื้อหัวใจตายต่อสัญญาณ เพื่อตอบสนองต่อการหดตัวอย่างมีประสิทธิผล
ตลอดขั้นตอนการตรวจคลื่นไฟฟ้าหัวใจจะถูกบันทึกและถอดรหัสอย่างต่อเนื่อง
ระหว่างการผ่าตัด แพทย์ขอให้ผู้ป่วยทำการทดสอบเพื่อให้แน่ใจว่าอิเล็กโทรดติดแน่นกับชั้นเยื่อบุหัวใจของผนังหัวใจ - หายใจเข้าลึก ๆ ไอและกระชับกล้ามเนื้อหน้าท้องเล็กน้อย หลังจากปรับเทียบตัวบ่งชี้ ECG ที่เหมาะสมแล้ว ในที่สุดตัวนำก็ได้รับการแก้ไขและเชื่อมต่อกับยูนิตภายนอก
ร่างกายของเครื่องกระตุ้นหัวใจจะฝังอยู่ในกระเป๋าที่ทำจากเนื้อเยื่อไขมันหรือใต้กล้ามเนื้อกระดูกอกในผู้ป่วยที่ไม่ติดมัน หลังจากเชื่อมต่อสายไฟทั้งหมดแล้ว "เตียง" จะถูกเย็บอย่างแน่นหนาด้วยไหมเย็บที่ดูดซับได้เอง
เพื่อป้องกันภาวะแทรกซ้อน จะใช้ผ้าพันแผลที่ปลอดเชื้อในบริเวณที่เจาะหลอดเลือดดำและกำหนดหลักสูตรการป้องกันด้วยยาปฏิชีวนะในวงกว้าง
24 ชั่วโมงแรกต้องนอนพักผ่อนอย่างเข้มงวด (มีความเสี่ยงที่จะเกิดการเคลื่อนตัวของตัวนำภายในหัวใจ) ผู้ป่วยอยู่ภายใต้การดูแลของแพทย์ประจำตลอดเวลา ในวันที่สอง จะมีการควบคุม X-ray ของอุปกรณ์ที่ติดตั้ง ติดตั้งระบบ EKS (การทำงานของอุปกรณ์ได้รับการปรับให้เหมาะสมขึ้นอยู่กับจังหวะของผู้ป่วย) และดำเนินการตรวจสอบคลื่นไฟฟ้าหัวใจทุกวัน
ทันทีหลังการผ่าตัดควรหลีกเลี่ยงการเคลื่อนไหวอย่างกะทันหัน: มือแกว่งไปด้านข้างของการปลูกถ่าย, ลุกจากเตียงอย่างรวดเร็ว, เอียงร่างกาย, ไอ นอกจากนี้อย่านอนคว่ำกดทับบริเวณที่ติดตั้งเครื่องกระตุ้น
คุณสมบัติของการปลูกถ่ายในผู้สูงอายุ
เครื่องกระตุ้นหัวใจสามารถติดตั้งในผู้ป่วยทุกวัย ความแตกต่างเพียงอย่างเดียวที่มีอยู่ในผู้สูงอายุคือความเสี่ยงที่เพิ่มขึ้นของการถูกปฏิเสธเนื่องจากการตอบสนองทางภูมิคุ้มกันต่อวัตถุแปลกปลอม เนื่องจากพยาธิสภาพรวม (การปรากฏตัวของหลอดเลือด, โรคเบาหวานประเภทที่สอง) ระดับความซับซ้อนของการติดตั้งอุปกรณ์เพิ่มขึ้นขั้นตอนการฝังและการรักษาแผลเป็นหลังผ่าตัดจะยาวขึ้น โอกาสเกิดภาวะแทรกซ้อนเป็นหนองไม่ได้ขึ้นอยู่กับอายุของผู้ป่วย แพทย์คำนึงถึงข้อดีและข้อเสียของการติดตั้งเครื่องกระตุ้นหัวใจแต่ละประเภทสำหรับผู้ป่วยแต่ละรายและเลือกตัวเลือกที่ปลอดภัยที่สุด
จะอยู่อย่างไรหลังจากการแทรกแซง?
การบาดเจ็บที่ต่ำของขั้นตอนช่วยให้ผู้ป่วยสามารถออกจากโรงพยาบาลได้ 3-5 วัน เวลาที่ใช้ในโรงพยาบาลเป็นสิ่งจำเป็นในการปรับการทำงานที่เหมาะสมของเครื่องกระตุ้นหัวใจ ป้องกันภาวะแทรกซ้อนหลังผ่าตัด และเลือกการรักษาที่เพียงพอสำหรับโรคหัวใจของผู้ป่วย (ลดขนาดยาหรือเลิกใช้ยาโดยสิ้นเชิง)
ในช่วง 4-6 สัปดาห์แรก ผู้ป่วยอาจรู้สึกเสียวซ่าเล็กน้อยที่บริเวณฝังอุปกรณ์ สิ่งเหล่านี้เป็นการปลดปล่อยขนาดเล็กที่กระตุ้นเนื้อเยื่อ บ่อยครั้งที่การรู้สึกเสียวซ่าและความรู้สึกไม่สบายหายไปเองบางครั้งจำเป็นต้องมีการตั้งโปรแกรมอุปกรณ์ใหม่ ระยะเวลาพักฟื้น 7-14 วัน เป็นเวลา 7-10 วันจะมีการกำหนดยาป้องกันการเต้นของหัวใจ ผู้ป่วยในระยะนี้ควรหลีกเลี่ยงความเครียดทางอารมณ์และการทำงานหนัก
หลังจากผ่านไปสองสัปดาห์ บุคคลนั้นจะกลับไปทำกิจกรรมก่อนหน้านี้และสามารถเริ่มทำงานได้ และหญิงสาวสามารถตั้งครรภ์และให้กำเนิดบุตรได้
มีข้อห้ามหลายประการในกิจกรรมทางวิชาชีพ:
- ทำงานกับเครื่องมือสั่นสะเทือนหนัก
- ด้วยอุปกรณ์ทำความร้อนความถี่สูง
- ด้วยอุปกรณ์สำหรับการเชื่อมด้วยไฟฟ้าคาร์บอน, เตาเหนี่ยวนำ;
- กับเครื่องใช้ไฟฟ้าที่มีสนามแม่เหล็กแรงสูงหรือสายไฟฟ้าแรงสูง
- ด้วยเครื่องเชื่อมไฟฟ้า
- บนหอวิทยุและโทรทัศน์
หลังจากออกจากโรงพยาบาลแล้วต้องปฏิบัติตามกฎหลายข้ออย่างเคร่งครัด:
- ทานยาที่กำหนดโดยแพทย์โรคหัวใจ
- ปฏิบัติตามกำหนดการเยี่ยมชมเพื่อตรวจสอบการทำงานของ ECS;
- กับคุณตลอดเวลาเพื่อให้มีบัตรของผู้ป่วยที่ฝังเครื่องกระตุ้นหัวใจ
หลังจากสามหกเดือนและทุกปี ผู้ป่วยจะต้องได้รับการตรวจติดตามโดยแพทย์ และตรวจสอบสภาพของเครื่องกระตุ้นหัวใจโดยใช้อุปกรณ์พิเศษที่โปรแกรมการทำงานของอุปกรณ์ การตรวจสอบ ECS ประกอบด้วย:
- การวิเคราะห์ตำแหน่งของอิเล็กโทรด
- การประเมินความเหมาะสมของโปรแกรม
- ตรวจสอบประจุแบตเตอรี่ คาดการณ์วันที่เปลี่ยนแหล่งพลังงาน
- การกำจัดภาวะแทรกซ้อนที่เกิดขึ้นใหม่การศึกษาผู้ป่วย
เมื่อแหล่งจ่ายไฟของเครื่องกระตุ้นหัวใจเข้าใกล้การเปลี่ยน ความถี่ในการไปพบแพทย์จะเพิ่มขึ้น
มีความแตกต่างหลายประการสำหรับผู้ป่วยที่มี CDI:
- ขับรถด้วยความระมัดระวังอย่างยิ่ง
- ไม่แนะนำให้สวมโทรศัพท์มือถือทับกลไกที่ฝังไว้
- อย่าอ้อยอิ่งอยู่ระหว่างกรอบประตูรักษาความปลอดภัยในร้านค้าและสนามบิน
- ห้ามมิให้ทำการศึกษา MRI, การจัดการทางการแพทย์ด้วยการใช้เครื่องมือบางอย่าง
การพยากรณ์โรคของผู้ป่วย
การสร้างเครื่องกระตุ้นหัวใจแบบเทียมสามารถยืดอายุของผู้ป่วยได้นานหลายทศวรรษ และปรับปรุงคุณภาพได้อย่างมาก
ความพิการของผู้ป่วยที่มี EKS สามารถเกิดขึ้นได้ก็ต่อเมื่อได้รับการพิสูจน์ว่าการพึ่งพาอุปกรณ์ทั้งหมดของเขาได้รับการพิสูจน์แล้ว เพื่อจุดประสงค์นี้ จำเป็นต้องทำการตรวจทางนิติเวชทางการแพทย์และสังคม (MSE) ซึ่งในระหว่างนั้นจะมีการประเมินสถานะสุขภาพของผู้ป่วยและระดับของความล้มเหลวของระบบไหลเวียนโลหิต นอกจากนี้ เพื่อพิสูจน์การพึ่งพาเครื่องกระตุ้นหัวใจ คุณต้องปิดอุปกรณ์ชั่วคราวด้วยการบันทึกคลื่นไฟฟ้าหัวใจ ในกรณีที่มี asystole นานกว่า 5 วินาที (หรือ 2 วินาทีตามด้วยจังหวะน้อยกว่า 30 ครั้ง / นาที) บุคคลนั้นถือว่าขึ้นอยู่กับอุปกรณ์โดยสิ้นเชิง ถ้าอัตราการเต้นของหัวใจ > 40 ครั้ง/นาที การมอบหมายกลุ่มผู้ทุพพลภาพจะถูกปฏิเสธ
เครื่องกระตุ้นหัวใจและการเดินทางไกล
ไม่มีข้อจำกัดในการเดินทางสำหรับผู้ที่ใช้เครื่องกระตุ้นหัวใจ หลังจากสามเดือน ผู้ป่วยสามารถขับเครื่องบินด้วยเครื่องกระตุ้นหัวใจได้อย่างอิสระ ในการเดินทางอย่างปลอดภัย คุณต้องปฏิบัติตามกฎหลายประการ:
- วางแผนการเดินทาง 3 เดือนหลังจากการฝังเครื่องกระตุ้นหัวใจ
- รับการฝึกอบรมเกี่ยวกับกฎการปฏิบัติในกรณีที่อุปกรณ์ชำรุด
- ระบุการปรากฏตัวของเครื่องกระตุ้นหัวใจเทียมกับผู้ให้บริการทัวร์ ทำประกัน
- นำบัตรของผู้ป่วยที่มี ECS ติดตัวไปด้วย (ที่สนามบินจะมีให้สำหรับการตรวจสอบด้วยตนเองแทนกรอบแม่เหล็ก)
- ห้ามอยู่ภายในเครื่องตรวจจับนานกว่า 15 วินาที
- ค้นหาสถานพยาบาลที่อยู่ใกล้เคียงหลายแห่งที่สามารถให้ความช่วยเหลือในกรณีฉุกเฉิน
ผู้ที่มีเครื่องกระตุ้นหัวใจเทียมสามารถขับรถได้โดยไม่มีสิ่งกีดขวาง ข้อควรระวังเพียงอย่างเดียวคือ หากคุณต้องการเดินทางหลังพวงมาลัยเป็นเวลานาน ขอแนะนำให้ใช้ผ้าขนหนูพันสายเข็มขัดนิรภัยเพื่อลดภาระในบริเวณที่ใส่เครื่องกระตุ้นหัวใจ
เพศ การอาบน้ำและความบันเทิงอื่น ๆ หลังจากการฝัง: เป็นไปได้เมื่อใดและกับใคร?
ผู้ป่วยที่มีเครื่องกระตุ้นหัวใจอยู่แล้วไม่มีข้อจำกัดในการรับประทานอาหารและเครื่องดื่มแอลกอฮอล์ แต่คุณควรปฏิบัติตามคำแนะนำด้านอาหารสำหรับโรคหัวใจและดื่มเครื่องดื่มแอลกอฮอล์ในปริมาณที่พอเหมาะ สองสัปดาห์หลังจากการฝังเครื่องกระตุ้นหัวใจ ถ้าผู้ป่วยรู้สึกดี ผู้ป่วยสามารถกลับไปทำกิจกรรมทางเพศได้
ผู้ป่วยที่ใช้เครื่องกระตุ้นหัวใจสามารถเล่นกีฬาได้ ยกเว้น:
- ประเภทการติดต่อ (ฟุตบอล, ศิลปะการต่อสู้);
- ดำน้ำลึก, ดำน้ำลึก;
- กีฬายิงปืน (การหดตัวของสต็อกอาจทำให้หน้าสัมผัสหรือตัวเครื่องเสียหายได้)
คำแนะนำของแพทย์แตกต่างกันเกี่ยวกับการผ่อนคลายในห้องซาวน่าบางแห่งห้ามเข้าห้องอบไอน้ำอย่างเด็ดขาด อื่นๆ เชื่อว่าการแช่ตัวในอ่างเป็นเวลาสั้นๆ เป็นไปได้หลังจากสามเดือนนับจากเวลาที่ดำเนินการ ไม่ว่าในกรณีใดจำเป็นต้องสร้างตามสภาพของผู้ป่วยโดยเฉพาะ
ผลที่ตามมาและภาวะแทรกซ้อนของการผ่าตัด
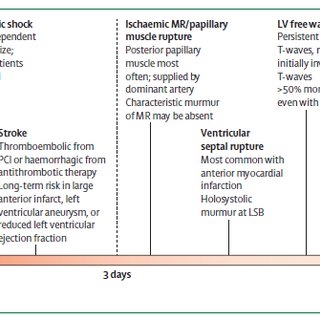
การปลูกถ่ายโปรแกรมควบคุมอัตราการเต้นของหัวใจเทียมเป็นการผ่าตัดที่อาจเกิดภาวะแทรกซ้อนได้:
- การเจาะผนังกล้ามเนื้อหัวใจตาย;
- เลือดออกทางหลอดเลือดดำ;
- ปอดบวม;
- ลิ่มเลือดอุดตันหลอดเลือดดำ subclavian
ในช่วงพักฟื้น การพัฒนาเป็นไปได้:
- การอักเสบติดเชื้อของบริเวณที่ติดตั้งเครื่องกระตุ้นหัวใจ
- เยื่อบุหัวใจอักเสบ;
- การย้ายถิ่นของตัวนำ
ซินโดรมการเว้นจังหวะ
หลังพัฒนาในผู้ป่วยที่มีเครื่องกระตุ้นหัวใจห้องเดียวที่จัดตั้งขึ้น การละเมิดขึ้นอยู่กับการหดตัวของ atria และ ventricles แบบอะซิงโครนัสซึ่งเป็นผลมาจากการเติม diastolic ของโพรงหัวใจลดลง - อาการของโรคหัวใจล้มเหลวของผู้ป่วยเพิ่มขึ้น กลุ่มอาการของ Pacemaker ต้องการการศึกษาเพิ่มเติม (X-ray, Holter rhythm monitoring) และการเขียนโปรแกรมซ้ำของอุปกรณ์
ในบางกรณีซึ่งเกิดขึ้นไม่บ่อยนัก หลังจากจัดวาง ICD แล้ว อาจเกิดการกระแทกตามจังหวะปกติ หรืออาจไม่มีภาวะหัวใจล้มเหลวเมื่อจำเป็น สาเหตุหลักของการทำงานผิดพลาดคือ: การโยกย้ายของอิเล็กโทรดภายในโพรงหัวใจ, การเพิ่มขึ้นของเกณฑ์ความไวต่อแรงกระตุ้น, หรือการคายประจุของแหล่งจ่ายไฟทั้งหมด
อาการที่ต้องไปพบแพทย์:
- ไข้, รอยแดงของแผลเป็นหลังผ่าตัด, ปวด, บวม, ของเหลว, หนอง;
- ความรู้สึกที่ไม่เคยมีมาก่อนในพื้นที่ของเครื่องกระตุ้นหัวใจ;
- หายใจลำบาก;
- การโจมตีของอาการวิงเวียนศีรษะ, หมดสติ;
- ความอดทนในการออกกำลังกายลดลง
- อ่อนเพลียง่วงนอน;
- อาการเจ็บหน้าอก;
- อาการสะอึกอย่างต่อเนื่อง
- อาการบวมที่ขาเพิ่มขึ้น
- ใจสั่น;
- อัตราการเต้นของหัวใจลดลงต่ำกว่าระดับที่ตั้งโปรแกรมไว้
ความคลาดเคลื่อนของอิเล็กโทรด
สถานการณ์คือการเคลื่อนย้ายตำแหน่งของอิเล็กโทรดที่สัมพันธ์กับโซนของการติดตั้ง ส่วนใหญ่มักเกิดขึ้นในวันแรกหรือหลายสัปดาห์หลังการผ่าตัด ภาพคลื่นไฟฟ้าหัวใจจะขึ้นอยู่กับตำแหน่งของตัวนำที่แยกออกมา:
- สิ่งเร้าที่ไม่ตอบสนองที่ไม่เป็นระเบียบด้วยคอมเพล็กซ์ที่กำหนด
- ความล้มเหลวของการซิงโครไนซ์และฟังก์ชั่นกระตุ้นของอุปกรณ์
- การกระตุ้นของเอเทรียมหรือเส้นประสาทฟีนิก
อาการของความคลาดเคลื่อนของอิเล็กโทรดในเครื่องกระตุ้นหัวใจนั้นแสดงออกในรูปแบบของการเพิ่มขึ้นของภาวะหัวใจล้มเหลวและจำเป็นต้องแก้ไขตำแหน่งของตัวนำทันทีหรือเปลี่ยนใหม่ทั้งหมด
แม้จะมีผลตอบรับเชิงบวกจากผู้ป่วยเกี่ยวกับเครื่องกระตุ้นหัวใจ แต่การฝังไดรเวอร์เทียมหรือเครื่องกระตุ้นหัวใจด้วยไฟฟ้าหัวใจก็ถูกฝังไว้เพื่อแก้ไขจังหวะการเต้นของหัวใจ และสิ่งนี้ไม่ได้ขจัดสาเหตุของการละเมิด
ข้อสรุป
การใส่เครื่องกระตุ้นหัวใจเป็นการผ่าตัดที่ง่ายและปลอดภัย โดยสามารถเพิ่มอายุขัยของผู้ป่วยที่มีภาวะหัวใจเต้นผิดจังหวะรุนแรงและหัวใจวายเฉียบพลันได้
ค่าใช้จ่ายของเครื่องกระตุ้นหัวใจและการติดตั้งนั้นสูงมาก ยิ่งไปกว่านั้น มันต้องการการบำรุงรักษาอย่างระมัดระวังและการเปลี่ยนแปลงของสารอาหารเป็นประจำ แต่บ่อยครั้งการแทรกแซงเป็นโอกาสเดียวที่จะดำเนินชีวิตตามปกติต่อไป