บ่งชี้สำหรับ
แม้ว่าการตรวจหัวใจและวิธีการวิจัยตามปกติ แต่ก็มีข้อบ่งชี้เช่นกัน เพื่อหาสาเหตุของอาการปวดหรือรู้สึกไม่สบายบริเวณหน้าอก ผู้ป่วยปรึกษานักบำบัดโรคหรือผู้เชี่ยวชาญโรคหัวใจ ในขั้นต้น แพทย์จะรวบรวมประวัติ ตรวจ วัดความดันโลหิตและชีพจร ตรวจหัวใจ แล้วส่งไปวิจัยเพื่อค้นหาว่ากราฟแสดงการเต้นของหัวใจนั้นแสดงอะไร
บ่งชี้สำหรับ ECG:
- อาการเจ็บหน้าอก (สงสัยว่าเป็นโรคหลอดเลือดหัวใจตีบหรือกล้ามเนื้อหัวใจตาย);
- หายใจลำบาก;
- ความรู้สึกไม่สบายในบริเวณหัวใจหลังจากติดเชื้อไวรัสหรือแบคทีเรีย
- ใจสั่นทางพยาธิวิทยา, การหยุดชะงักในการทำงานของกล้ามเนื้อหัวใจ
จำเป็นต้องทำ ECG ในกรณีดังกล่าว:
- เมื่อเข้ารับการรักษาในแผนกผู้ป่วยในของโปรไฟล์ใด ๆ
- ก่อนการผ่าตัด
- ระหว่างการตรวจป้องกันของผู้ใหญ่
- สำหรับเด็กนักเรียนในการเลือกกลุ่มวิชาพลศึกษา
คลื่นไฟฟ้าหัวใจใช้สำหรับการวินิจฉัยเบื้องต้นของเงื่อนไขทางพยาธิวิทยาและเพื่อติดตามการเปลี่ยนแปลงของโรค ในการสั่งจ่ายยา แพทย์อาศัยทั้งความรู้สึกส่วนตัวของผู้ป่วยและข้อมูล ECG ซึ่งสะท้อนถึงการเปลี่ยนแปลงที่เกิดขึ้นจริงในระบบหัวใจและหลอดเลือด
เทคนิคการดำเนินการ
การตรวจหัวใจไม่จำเป็นต้องมีทักษะที่ซับซ้อนมากนัก ดังนั้นบุคลากรทางการแพทย์ระดับกลางและระดับจูเนียร์จึงรู้วิธีตรวจหัวใจด้วยคลื่นความถี่วิทยุ อุปกรณ์สำหรับการจัดการดังกล่าวคือการตรวจหัวใจ มันสามารถอยู่กับที่และมักจะอยู่ในสำนักงานที่มีอุปกรณ์พิเศษซึ่งแต่ละคลินิกมีหรือเคลื่อนที่ได้ - เพื่อความสะดวกในการบันทึก ECG ที่ข้างเตียงของผู้ป่วย
ระหว่างการตรวจคลื่นไฟฟ้าหัวใจ ผู้ป่วยจะนอนหงาย จุดที่ใช้อิเล็กโทรดจะปราศจากเสื้อผ้าและชุบด้วยสารละลายโซเดียมคลอไรด์ไอโซโทนิกเพื่อปรับปรุงการนำไฟฟ้า อิเล็กโทรดในรูปแบบของแผ่นเปลือกโลกที่ยึดติดกับแขนขา: สีแดง - ด้านขวา สีเหลือง - ด้านซ้าย สีเขียว - ที่ขาซ้ายและสีดำทางด้านขวา หกอิเล็กโทรดในรูปแบบของถ้วยดูดวางอยู่บนหน้าอก พวกเขาเรียกว่าสายคาดหน้าอก (V1-V6) และขั้วไฟฟ้าของแขนขาถือเป็นแบบพื้นฐาน (I, II, III) และเสริมความแข็งแรง (aVL, aVR, aVF) ผู้นำแต่ละคนมีหน้าที่รับผิดชอบเฉพาะพื้นที่ในหัวใจ สงสัยว่ามีกระบวนการทางพยาธิวิทยาตามผนังด้านหลังของกล้ามเนื้อหัวใจจะใช้สายคาดหน้าอกเพิ่มเติม (V7-V9)
สิ่งสำคัญคือก่อนการตรวจคลื่นไฟฟ้าหัวใจตามแผน ผู้ป่วยจะไม่ดื่มเครื่องดื่มแอลกอฮอล์หรือกาแฟ เมื่อถอดออกไม่ควรขยับพูดเพราะจะทำให้ผลการตรวจผิดเพี้ยน
คาร์ดิโอแกรมถูกบันทึกเป็นกราฟบนกระดาษพิเศษหรือในรูปแบบอิเล็กทรอนิกส์ สิ่งสำคัญคือต้องยิงอย่างน้อยสี่รอบการเต้นของหัวใจเพื่อให้ได้ข้อมูลที่เป็นกลางเกี่ยวกับสถานะของหัวใจ ภาพยนตร์เรื่องนี้ลงนามด้วยชื่อ เพศ (ชายหญิง) วันที่ทำการศึกษา อายุของผู้ป่วย เนื่องจากผู้ใหญ่และเด็กมีค่าพารามิเตอร์ปกติต่างกัน หลังจากนั้นบันทึกจะถูกส่งไปยังแพทย์ซึ่งถอดรหัส ECG อย่างละเอียด
เทคนิคและข้อบ่งชี้ต่างๆสำหรับพวกเขา
การบันทึก ECG แบบคลาสสิกช่วยให้เห็นว่ากล้ามเนื้อหัวใจและระบบการนำหัวใจทำงานอย่างไรในขณะนั้น ในหลายกรณี (การตรวจป้องกัน การตั้งครรภ์ปกติ) การตรวจคลื่นไฟฟ้าหัวใจแบบธรรมดาก็เพียงพอแล้ว แต่สถานการณ์เกิดขึ้นเมื่อผู้ป่วยบ่นถึงความเจ็บปวดหรือหายใจถี่เฉพาะระหว่างความเครียดหรือการออกแรงทางกายภาพหรือในช่วงเวลาหนึ่งของวันและภาพยนตร์ไม่แสดงการเปลี่ยนแปลงของจังหวะหรือฟันทางพยาธิวิทยา ในตอนดังกล่าวจะใช้การตรวจหัวใจประเภทเพิ่มเติม
ด้วย angina pectoris จะไม่สามารถแก้ไขการเปลี่ยนแปลงของ ECG ได้เสมอไป ดังนั้นคุณต้องใช้ stress ECG หรือการทดสอบบนลู่วิ่ง วิธีนี้เกี่ยวข้องกับการออกกำลังกาย (ลู่วิ่งหรือเครื่องวัดความเร็วของจักรยาน) ขณะบันทึกคลื่นไฟฟ้าหัวใจ
บ่งชี้ในการทดสอบความเครียด:
- การวินิจฉัยโรคหลอดเลือดหัวใจตีบและการกำหนดระดับการทำงาน
- การควบคุมประสิทธิผลในการรักษาโรคหลอดเลือดหัวใจตีบและโรคหลอดเลือดหัวใจตีบตัน
นอกจากนี้ยังมีข้อห้ามหลายประการสำหรับขั้นตอนนี้:
- ระยะเฉียบพลันของกล้ามเนื้อหัวใจตาย;
- โรคหลอดเลือดหัวใจตีบไม่เสถียร
- จังหวะ, การปิดล้อมอย่างรุนแรง;
- ภาวะหัวใจล้มเหลวในระยะ decompensation
ECG แบบพิเศษอีกประเภทหนึ่งคือ Holter (เครื่องวัดอัตราการเต้นของหัวใจตลอด 24 ชั่วโมง) ในการดำเนินการตามขั้นตอนนี้ อิเล็กโทรดและเครื่องบันทึกจะแนบเข้ากับร่างกายของผู้ป่วย ซึ่งมีขนาดเล็กและวัดศักย์ไฟฟ้าตลอดเวลา อ่านเพิ่มเติมเกี่ยวกับการตรวจหัวใจประเภทนี้ได้ในบทความ "วิธีการตรวจสอบคลื่นไฟฟ้าหัวใจของ Holter"
ถอดรหัสผลลัพธ์
การถอดรหัสคลื่นไฟฟ้าหัวใจของหัวใจเป็นขั้นตอนที่สำคัญและสำคัญในการวินิจฉัยและกำหนดการรักษา เพื่อการตีความที่ถูกต้อง จำเป็นต้องเข้าใจสาระสำคัญของฟันและเส้นบนกราฟ
การพิมพ์ ECG มีองค์ประกอบที่สำคัญสามประการ:
- ฟัน - เว้าหรือนูนของเส้น เข้ารหัสด้วยตัวอักษรละติน P, Q, R, S, T;
- ช่วงเวลารวมถึงส่วนและฟัน
- ส่วน - ระยะห่างระหว่างฟันสองซี่
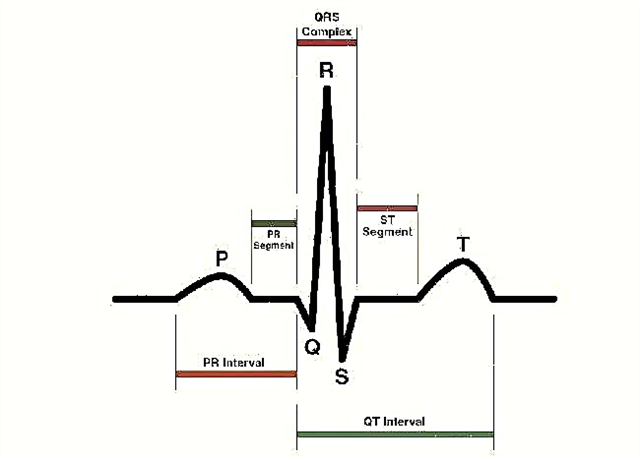
เมื่ออธิบายคาร์ดิโอแกรม ให้คำนึงถึงระยะเวลาของช่วงเวลา ความสูงของฟัน ตำแหน่งและรูปร่างของส่วนต่างๆ ปัจจัยสำคัญคือความเร็วในการบันทึกเทปซึ่งเครื่องตรวจคลื่นไฟฟ้าหัวใจทำงาน (โดยปกติคือ 25 หรือ 50 mmsec) และสิ่งประดิษฐ์ (การเคลื่อนไหวของผู้ป่วยระหว่างขั้นตอน การเบี่ยงเบนพื้นฐาน):
- P wave - แสดงกระบวนการในเอเทรียม ซึ่งปกติจะเป็นบวก สูงถึง 2.5 มม. และระยะเวลา 0.1 วินาที
- คลื่น Q - แสดงแรงกระตุ้นในกะบัง interventricular ระยะเวลา - 0.03 วินาที
- คลื่น R - สูงสุด แสดงแรงกระตุ้นของโพรงเอง
- คลื่น S - ลบและตื้น บ่งชี้ความสมบูรณ์ของเนื้อเรื่องของแรงกระตุ้นในโพรง
- T wave - สะท้อนถึงการรีโพลาไรเซชันของโพรง
ตัวบ่งชี้ที่สำคัญต่อไปของ ECG ปกติคืออัตราการเต้นของหัวใจไซนัส เกณฑ์: คลื่น P อยู่หน้า QRS ทั้งหมด เท่ากับ PQ (0.12-0.2 วินาที) ในลีดทั้งหมด และการเต้นของหัวใจ 60-80 ครั้ง/นาที
ถัดไปจะกำหนดแกนไฟฟ้าของหัวใจ (EOS) ซึ่งกำหนดลักษณะการจัดระเบียบที่เป็นสื่อกระแสไฟฟ้าและเส้นใยของอวัยวะ สามารถเป็นแนวตั้ง (+70 +90 องศา) แนวนอน (0 +30) และปกติ (+30 +60)
ใครทำ
แพทย์เฉพาะทางอย่างน้อยก็มีความคิดน้อยที่สุดเกี่ยวกับวิธีการอ่านคาร์ดิโอแกรมของหัวใจเพื่อให้สามารถรับรู้สัญญาณของสภาวะที่รุนแรงได้ ส่วนใหญ่แล้ว cardiograms จะถูกถอดรหัสโดยนักบำบัดโรคหรือผู้เชี่ยวชาญโรคหัวใจเพราะพวกเขากำหนดการศึกษานี้ แพทย์และแพทย์ฉุกเฉินอ่านเทปเพื่อตัดสินใจอย่างรวดเร็วเกี่ยวกับการสนับสนุนทางการแพทย์หรือการรักษาตัวในโรงพยาบาลหัวใจ ในคลินิกหลายแห่ง แพทย์ทำงานเฉพาะการถอดรหัสของ cardiograms (แพทย์วินิจฉัยการทำงาน) และเขียนข้อสรุปในการศึกษาที่ดำเนินการ
ในตอนท้ายของการบันทึก cardiographs สมัยใหม่จะแสดงผลการศึกษาเบื้องต้นโดยระบุขนาดของช่วงเวลาและฟัน อัตราการเต้นของหัวใจ ตำแหน่งของแกนไฟฟ้าของหัวใจ ทำให้แพทย์นับและวัดส่วนได้ง่ายขึ้น แต่เกิดขึ้นที่โปรแกรมจะตีความผลลัพธ์ผิด แพทย์ตรวจสอบสัญญาณทางพยาธิวิทยาของคลื่นไฟฟ้าหัวใจและให้ข้อสรุปที่ถูกต้อง
ในบางกรณี การตรวจคลื่นไฟฟ้าหัวใจของหัวใจไม่ได้ช่วยแก้ปัญหาการวินิจฉัยได้อย่างสมบูรณ์ แพทย์อาจขอดูเทปก่อนหน้าและข้อสรุปของการตรวจอื่นๆ เมื่อทำการวินิจฉัย ให้คำนึงถึงข้อมูลของ anamnesis หลักสูตรของโรค และการใช้ยา
เป็นไปได้ไหมที่จะตีความผลลัพธ์อย่างอิสระ
ผู้ป่วยจำนวนมากต้องการทราบวิธีการถอดรหัสคาร์ดิโอแกรมของหัวใจอย่างอิสระเพราะพวกเขามักจะต้องการทราบผลการศึกษาโดยเร็วที่สุดเพื่อสงบสติอารมณ์ แต่ควรมอบงานนี้ให้แพทย์โดยได้รับคำแนะนำที่มีความสามารถแม้ว่าข้อมูล ECG บางอย่างจะตีความได้ง่ายแม้สำหรับผู้เริ่มต้น ขั้นตอนจะง่ายขึ้นหากการบันทึกมีคุณภาพสูงและไม่มีสิ่งแปลกปลอมบนเทป
เพื่อให้เข้าใจวิธีการอ่านกราฟหัวใจของหัวใจ คุณจำเป็นต้องรู้เกี่ยวกับพารามิเตอร์ของจังหวะและอัตราการเต้นของหัวใจ ในการกำหนดจำนวนการหดตัวจะนับจำนวนสี่เหลี่ยมขนาดใหญ่บนฟิล์มระหว่างฟัน R ที่ใกล้ที่สุดสองซี่ที่ความเร็ว 50 มม. 600 จะถูกหารด้วยจำนวนสี่เหลี่ยมและที่ 25 มม. s 300 จะถูกแบ่ง ตามจำนวนสี่เหลี่ยม
หลังจากนั้น ค่า EOS จะถูกระบุ ดังที่ได้กล่าวไว้ก่อนหน้านี้ ตำแหน่งแกนอาจเป็นแบบปกติ แนวนอน หรือแนวตั้งก็ได้ บรรทัดฐาน: แนวตั้งในคนผอม, แนวนอน - ในภาวะ hypersthenics (แน่น, มีหน้าอกกว้าง) ความเบี่ยงเบนของ EOS ถูกถอดรหัสเป็นการขยายตัวของผนังกล้ามเนื้อหัวใจตาย การอุดตันของทางเดินหรือพยาธิสภาพอื่นๆ
บทสรุปของการตรวจคลื่นไฟฟ้าหัวใจเป็นอย่างไร?
มีบรรทัดฐานที่ยอมรับโดยทั่วไปสำหรับถ้อยคำของข้อสรุป ECG ซึ่งแพทย์ทุกคนปฏิบัติตาม ที่จุดเริ่มต้นของคำอธิบาย ให้เขียนคำอธิบายที่สมบูรณ์ของฟัน ส่วนและช่วงเวลา โดยระบุขนาด แอมพลิจูด และระยะเวลา จากนั้นสังเกตประเภทของจังหวะ (ตัวแปรของบรรทัดฐาน - ไซนัส) และทิศทางของแกนของหัวใจ หากตัวบ่งชี้เป็นไปตามลำดับ แพทย์จะสังเกตว่าไม่พบการละเมิดในการตรวจคลื่นไฟฟ้าหัวใจ
หากมีการบันทึกการเบี่ยงเบนจากบรรทัดฐานแพทย์จะเข้าสู่ข้อสรุป: ฟันหรือส่วนใดที่มีการเปลี่ยนแปลงและเขาพูดถึงปัญหาอะไร คลื่น P สูงและแหลมเป็นสัญญาณของการขยายตัวของเอเทรียมด้านขวา (cor pulmonale) และคลื่น P สองแฉกแบบแยกสองแฉกตีความการขยายตัวของเอเทรียมด้านซ้าย
หากช่วงเวลา PQ (บรรทัดฐานคือ 0.12-0.2 วินาที) เพิ่มขึ้น ลักษณะของการปิดล้อม atrioventricular และระดับจะรวมอยู่ในคำอธิบาย ECG:
- ฉัน - ขยายช่วงเวลาโดยไม่มีการเปลี่ยนแปลงอื่น ๆ เท่านั้น
- II - ยืด PQ;
- III - ไม่มีการเชื่อมต่อระหว่าง QRS และคลื่น P
หนึ่งในกุญแจสำคัญในการวินิจฉัยคือส่วน ST เพราะสะท้อนถึงการลดลงของปริมาณออกซิเจนไปยังกล้ามเนื้อหัวใจ
QRS complex แสดงกระบวนการในโพรง และการเปลี่ยนแปลงหรือการเสียรูปต่างๆ บ่งบอกถึงการปิดล้อมของกลุ่มของสิ่งแปลกปลอมที่มีกระเป๋าหน้าท้องของเขา
การเปลี่ยนแปลงของคลื่น T สะท้อนถึงกระบวนการทางพยาธิวิทยาระหว่างการฟื้นฟูหัวใจหลังจากการหดตัว Biphasic T ปรากฏขึ้นพร้อมกับภาวะแคลเซียมในเลือดสูง, มึนเมากับการเต้นของหัวใจไกลโคไซด์; คลื่น T ที่ลดลงบอกว่าระบบต่อมไร้ท่อกำลังทุกข์ทรมาน (พร่อง, คาร์ดิโอไมโอแพที dyshormonal)
ด้วยจังหวะทางพยาธิวิทยา ระบุว่าส่วนใดของระบบการดำเนินการที่สร้างขึ้น จัดสรร:
- จังหวะการเต้นของหัวใจด้วยอัตรา 45-60 ครั้ง / นาที (P-negative ใน II และ III นำไปสู่ ventricular complex);
- atrioventricular - คลื่น P ปรากฏขึ้นหลัง QRS;
- กระเป๋าหน้าท้อง - QRS กว้างไม่มีการเชื่อมต่อกับคลื่น P อัตราการเต้นของหัวใจน้อยกว่า 40 ครั้ง / นาที
เพื่อความชัดเจน ลองดูตัวอย่างการถอดรหัสคลื่นไฟฟ้าหัวใจปกติ: “PQ - 0.11 s. 2. QRS - 0.05 วิ 3. QT - 0.3 วิ 4.RR - 0.61 - 0.65 - 0.6. ไซนัสเป็นจังหวะสม่ำเสมอ อัตราการเต้นของหัวใจ 74 ครั้งต่อนาที ตำแหน่งปกติของ EOS "
ตัวอย่างของ ECG ปกติ

ค่าการวินิจฉัย ECG
วิธีการตรวจหัวใจปรากฏขึ้นเมื่อนานมาแล้วและไม่สูญเสียความเกี่ยวข้องในยุคของเรา ตั้งแต่นั้นมาก็มีการปรับปรุงและเปลี่ยนแปลง แต่ก็ยังเป็นการศึกษาโรคของระบบหัวใจและหลอดเลือดที่ไม่สามารถถูกแทนที่ได้
อย่างแม่นยำที่สุด cardiogram กำหนดสาเหตุของพยาธิสภาพของจังหวะ ECG ประสบความสำเร็จในการบันทึกลักษณะของพาราอิมพัลส์ และระบุตำแหน่งของโฟกัส ประเภทของภาวะหัวใจเต้นผิดจังหวะ บ่อยครั้งในภาพยนตร์มีการอุดตันของทางเดิน (sinoatrial, AV-node, bundle branch) นอกจากการระบุพยาธิสภาพแล้ว การตรวจคลื่นไฟฟ้าหัวใจยังช่วยให้แพทย์ตัดสินใจเกี่ยวกับกลยุทธ์การรักษาเพิ่มเติมได้อีกด้วย
แต่ด้วยการวินิจฉัยโรคหลอดเลือดหัวใจ วิธีการตรวจคลื่นไฟฟ้าหัวใจแบบธรรมดาบางครั้งไม่สามารถรับมือได้ ท้ายที่สุด สิ่งสำคัญคือต้องบันทึกสัญญาณของภาวะขาดเลือดขาดเลือดในระหว่างการชัก ซึ่งไม่ได้เกิดขึ้นตามนัดของแพทย์เสมอไป แต่ในกรณีเช่นนี้ คาร์ดิโอแกรมจะถูกลบออกระหว่างการออกกำลังกายหรือด้วยความช่วยเหลือของซองหนัง การโจมตีด้วยโรคหลอดเลือดหัวใจตีบจะถูกกำหนด
คาร์ดิโอแกรมแสดงภาวะกล้ามเนื้อหัวใจตายได้อย่างชัดเจน ซึ่งช่วยอำนวยความสะดวกในการวินิจฉัยอย่างมาก และเนื่องจากความเรียบง่ายและความเร็วของขั้นตอน กระบวนการจึงช่วยให้เริ่มการรักษาได้ตรงเวลา นอกจากนี้ การศึกษา ECG ยังทำหน้าที่เป็นตัวบ่งชี้การสั่งจ่ายโรคหลอดเลือดหัวใจ
วิธีการตรวจคลื่นไฟฟ้าหัวใจใช้สำหรับการวินิจฉัยโรคของระบบหัวใจและหลอดเลือดและในการปฏิบัติต่อมไร้ท่อ เบาหวานเพิ่มความเสี่ยงของการเกิดหลอดเลือดและโรคหลอดเลือดหัวใจ ด้วย pheochromocytoma การรบกวนจังหวะและ cardiomyopathy เป็นไปได้ คอพอกเป็นพิษกระจายเป็นสาเหตุทั่วไปของภาวะหัวใจห้องบน
ในการปฏิบัติทางการแพทย์สมัยใหม่ การตรวจคลื่นไฟฟ้าหัวใจยังคงเป็นหนึ่งในวิธีการวินิจฉัยที่ง่าย รวดเร็วและประหยัดที่สุด ด้วยความช่วยเหลือของโรคต่าง ๆ ในระยะเริ่มแรกและป้องกันภาวะแทรกซ้อนหลายอย่าง