สาเหตุของพยาธิวิทยา
ภาวะมีกระเป๋าหน้าท้องกระพือปีกเกิดขึ้นเนื่องจากพยาธิสภาพของทางเดินของแรงกระตุ้นผ่านกล้ามเนื้อหัวใจ การรบกวนจังหวะเหล่านี้เป็นขั้นตอนต่อเนื่องในการพัฒนากระบวนการเดียว ใน ICD-10 (การแก้ไขการจำแนกประเภทโรคระหว่างประเทศ 10) พวกเขาจะได้รับการจัดสรรในหัวข้อเดียว
ความผิดปกติของเส้นทางการเต้นของหัวใจอาจเกิดจาก:
- แผลเป็นขนาดใหญ่ (เป็นผลมาจากกล้ามเนื้อหัวใจตาย);
- โรคหลอดเลือดหัวใจตีบโฟกัสหลังโฟกัส;
- โรคหัวใจขาดเลือด;
- กล้ามเนื้อหัวใจตายเฉียบพลัน
- cardiomyopathy ที่มีการเจริญเติบโตมากเกินไปของ cardiomyocyte;
- การขยายตัว (การยืดผนัง) ของห้องหัวใจ;
- คาร์ดิโอไมโอแพที arrhythmogenic;
- myocarditis (การอักเสบของกล้ามเนื้อหัวใจ);
- ข้อบกพร่องของวาล์ว
- มึนเมารุนแรง (รวมถึงความชั่วร้ายจากแอลกอฮอล์)
อาการและสัญญาณของ ventricular fibrillation
VF เป็นภาวะที่คุกคามถึงชีวิต มันพัฒนาอย่างกะทันหันเหยื่อพัฒนาภาพการเสียชีวิตทางคลินิกอย่างรวดเร็ว อย่างไรก็ตามหากนำหน้าด้วยกระเป๋าหน้าท้องกระพือปีก (การหดตัวของเส้นใยกล้ามเนื้อที่มีความถี่มากกว่า 200 ครั้งต่อนาที) ผู้ป่วยอาจมีเวลาบ่นเกี่ยวกับ:
- อาการเจ็บหน้าอก;
- ความรู้สึกของการเต้นของหัวใจอย่างรวดเร็ว (2-3 ครั้งต่อวินาทีหรือมากกว่า);
- อาการวิงเวียนศีรษะสูญเสียการปฐมนิเทศในอวกาศ
- คลื่นไส้ซึ่งสามารถเปลี่ยนเป็นอาเจียน
- เหงื่อออกเพิ่มขึ้น
- จังหวะรบกวนและหายใจลำบาก
- ความอ่อนแอทั่วไป
อาการเหล่านี้อยู่ได้ไม่เกิน 15-20 วินาที เมื่อ VF พัฒนาขึ้น ผู้ป่วยจะสูญเสียความสามารถในการพูดที่สอดคล้องกัน เมื่อตรวจสอบคุณต้องใส่ใจกับ:
- หมดสติ;
- สีซีดของผิวหนังด้วย acrocyanosis (สีฟ้าของติ่งหู, ปลายจมูก);
- การหดตัวของกล้ามเนื้อกระตุก (เกิดขึ้น 35-45 วินาทีหลังจากการโจมตีอาจมาพร้อมกับการถ่ายปัสสาวะหรือถ่ายอุจจาระโดยไม่สมัครใจ);
- สถานะของการเสียชีวิตทางคลินิกที่เกิดขึ้น 2 นาทีหลังจากเริ่มมี VF หากไม่มีความช่วยเหลือ:
- การขยายรูม่านตา (โดยปกติพวกเขาจะแคบลงถ้ามีคนยกเปลือกตาขึ้นในห้องสว่าง แต่ที่นี่การเปิดตาไม่ทำให้เกิดปฏิกิริยาทางสรีรวิทยา);
- จะไม่สามารถสัมผัสได้ถึงชีพจร (ทั้งบนหลอดเลือดแดงเรเดียล (รอบนอก, ผ่านข้อมือ) และบนหลอดเลือดแดงหลัก (ใหญ่: carotid, femoral);
- หยุดหายใจ
อย่างไรก็ตามเพื่อยืนยันการวินิจฉัยจำเป็นต้องทำการศึกษาด้วยเครื่องมือ - การตรวจคลื่นไฟฟ้าหัวใจ
โรคนี้แสดงออกอย่างไรในคลื่นไฟฟ้าหัวใจ?
ภาวะหัวใจห้องล่างใน ECG (คลื่นไฟฟ้าหัวใจ) มีหลายขั้นตอนของการพัฒนา:
- กระพือของโพรง เป็นเวลาหลายวินาที การหดตัวของกล้ามเนื้อหัวใจยังคงประสานกัน บน ECG มันแสดงออกในรูปแบบของแอมพลิจูดสูง (ด้วยระยะห่างขนาดใหญ่ระหว่างจุดโค้งบนและล่าง) คลื่นเป็นจังหวะ (อาจมี 250-300 คอมเพล็กซ์ดังกล่าวต่อนาที)
- ระยะชักกระตุก คลื่นแอมพลิจูดสูงยังคงอยู่ แต่ตอนนี้ความถี่ของมันอยู่ที่ประมาณหกร้อยต่อนาที นี่คืออาการของการหดตัวที่ไม่พร้อมเพรียงกันของส่วนต่างๆ ของกล้ามเนื้อหัวใจตายในระยะเวลา 55-65 วินาที
- การสั่นไหวของโพรง การเสื่อมสภาพของความสามารถในการหดตัวนำไปสู่การหดตัวของกลุ่ม cardiomyocytes ที่แยกจากกัน ECG บันทึกคลื่นขนาดเล็ก (แอมพลิจูดต่ำ) ด้วยความถี่เกิน 100 ต่อนาที
- เวที Atonic พลังงานสำรองของกล้ามเนื้อหัวใจตายเกือบหมด มีการหดตัวของกล้ามเนื้อหัวใจแต่ละส่วน คลื่นยิ่งต่ำลงเรื่อยๆ ตอนนี้ความถี่ไม่เกิน 400 ต่อนาที
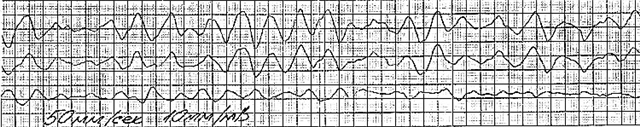
ภาพถ่ายและตัวอย่างภาพยนตร์ที่มีVF
ลองพิจารณาตัวอย่างภาพยนตร์และคำอธิบายเกี่ยวกับคลื่นไฟฟ้าหัวใจ
- กระเป๋าหน้าท้องกระพือ
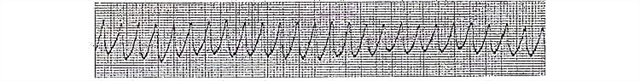
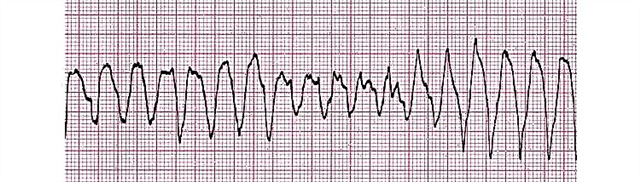
- ขั้นตอน:
- หงุดหงิด;
- ภาวะหัวใจห้องบน;
- ปรมาณู

- ระยะชัก
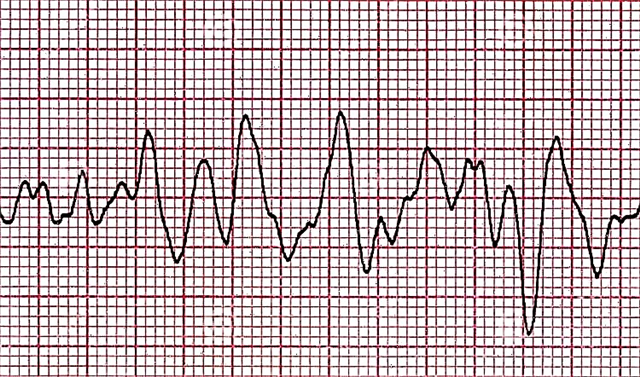
อัลกอริธึมการรักษาและการดูแล VF
เนื่องจาก VF เป็นภาวะที่คุกคามชีวิตของผู้ป่วยในทันที จึงมีเอกสารโปรโตคอลสำหรับการดำเนินการเมื่อเกิดอาการ paroxysm ดังกล่าว เนื่องจากผู้ป่วยมักจะได้รับการรักษาหลังจากเปลี่ยนไปสู่สภาวะการเสียชีวิตทางคลินิก ทุกอย่างจึงเริ่มต้นด้วยการช่วยชีวิต
หากพบบุคคลในช่วง VF ที่มีอาการชัก สิ่งที่ควรค่าแก่การทำคือค่อยๆ ให้ศีรษะไม่กระทบกับพื้นผิวด้านล่าง เสื้อผ้าที่รีดแล้วสามารถใช้กันกระแทกได้ ห้ามมิให้เปิดปากของเหยื่อเข้าถึงลิ้นและจับแขนขา
การดำเนินการเร่งด่วน
อัลกอริทึมของการดำเนินการตามลำดับความสำคัญ:
- ตรวจสอบสติของผู้ป่วย: เรียกด้วยเสียง หากเขาไม่ตอบสนอง ให้เขย่าไหล่เบา ๆ (เพื่อไม่ให้ศีรษะหลุดออกจากพื้นผิวที่มันนอนอยู่และไม่ขยับเขยื้อน ทิศทางของการเคลื่อนไหวมาจากด้านบน ด้านล่าง)
- ประเมินการมีอยู่ของชีพจร ในการทำเช่นนี้ขอแนะนำให้ใช้มือข้างหนึ่งพันรอบส่วนกลางของคอ (หลอดลม) ในครึ่งบน
- หากไม่มีชีพจร ให้โทรเรียกรถพยาบาล (หรือมอบหมายให้ใครสักคน)
- ตรวจสอบการหายใจ คุณต้องงอแก้มไปที่ปากและจมูกของเหยื่อ สังเกตแอมพลิจูดของการเคลื่อนไหวของหน้าอก และในขณะเดียวกันก็รู้สึกถึงการเคลื่อนไหวของอากาศกับผิวหนังของคุณ (ถ้ามี) หากจำเป็น ให้ล้างระบบทางเดินหายใจ
- ทำการนวดหัวใจทางอ้อม (ในสถานการณ์นี้เป็นสิ่งสำคัญที่สุด) และเครื่องช่วยหายใจ
เมื่อทีมรถพยาบาลมาถึง พวกเขา:
- ดำเนินมาตรการช่วยชีวิตต่อไป
- เชื่อมต่อจอภาพหัวใจและเครื่องกระตุ้นหัวใจ (ในรุ่นที่ทันสมัยอุปกรณ์ทั้งสองนี้รวมกัน);
- หลังจากบันทึกคลื่นไฟฟ้าหัวใจและยืนยันการมีอยู่ของ VF แล้ว การกระตุ้นด้วยไฟฟ้าหัวใจจะดำเนินการ (การคายประจุจะถูกส่งด้วยความเข้มข้นที่เพิ่มขึ้นทุกๆ 2 นาที กับพื้นหลังของการกดหน้าอก จนกระทั่งจังหวะเป็นปกติ)
ในกรณีที่ไม่มีเครื่องกระตุ้นหัวใจ ก่อนหน้านี้แนะนำให้ทำ precordial blow (ด้วยหมัดที่ส่วนล่างสามของกระดูกอก) แต่เนื่องจากการบาดเจ็บและเทคนิคการดำเนินการที่ซับซ้อน จึงไม่แนะนำให้ใช้ในขณะนี้
- หากจำเป็นให้ใช้ยาดังกล่าว:
- อะดรีนาลิน;
- อะมิโอดาโรน;
- ลิโดเคน
ผู้ป่วยที่มีหัวใจเต้นผิดจังหวะควรได้รับการรักษาอย่างไร?
ภาวะหัวใจห้องล่างฉุกเฉินควรรวมถึงการช็อกไฟฟ้าด้วย คลื่นดีโพลาไรเซชันจะเคลื่อนผ่านกล้ามเนื้อหัวใจอย่างไม่เป็นระเบียบ ดังนั้นการกดหน้าอกหรือการใช้ยาจึงไม่ได้ผล
เมื่อจังหวะไซนัสของผู้ป่วย (ปกติ) กลับคืนมาโดยความพยายามของทีมรถพยาบาล ก็มีความเสี่ยงที่จะกำเริบ เพื่อลดความเสี่ยงของการโจมตีครั้งที่สองมีการกำหนดยาต่อไปนี้:
| กลุ่มยา | ตัวแทน | วัตถุประสงค์ของการนัดหมาย |
|---|---|---|
| ต้านการเต้นของหัวใจ | ลิโดเคน อะมิโอดาโรน | ป้องกันการกลับเป็นซ้ำของ ventricular fibrillation ทันทีหลังการโจมตี |
| ไบโซโพรลอล เนบิโวลอล | การสนับสนุนระยะยาวของอัตราการเต้นของหัวใจที่เพียงพอ | |
| สารกันเลือดแข็งในช่องปาก | วาร์ฟาริน ริวารอกซาบัน | ป้องกันการก่อตัวของลิ่มเลือดอุดตันและเส้นเลือดอุดตัน (อุดตัน) ของหลอดเลือดโดยพวกเขา |
| การบำบัดด้วยการแช่ | Stereofundin ของ Ringer Lactate Trisol Chlosalt โซเดียมไบคาร์บอเนต | การฟื้นฟูสมดุลน้ำและอิเล็กโทรไลต์ของร่างกาย (ช่วยให้มั่นใจได้ว่ากระบวนการกระตุ้นและการหดตัวในเซลล์ของหัวใจเพียงพอ) |
มีเทคนิคการผ่าตัดหรือไม่?
- การปลูกถ่ายเครื่องกระตุ้นหัวใจด้วยไฟฟ้า อุปกรณ์นี้ติดอยู่ใกล้กับกระดูกไหปลาร้าด้านซ้ายและอิเล็กโทรดจากอุปกรณ์นี้ถูกยึดไว้ที่หัวใจ มันตรวจสอบความสม่ำเสมอของอัตราการเต้นของหัวใจ เมื่อเกิดการ paroxysm ของ VF อุปกรณ์นี้จะส่งการคายประจุ
- การทำหลอดเลือดหัวใจตีบ (การใส่ขดลวดของหลอดเลือดหัวใจ)หาก VF เกิดขึ้นกับภูมิหลังของโรคหัวใจขาดเลือด การผ่าตัดนี้จะช่วยขจัดสาเหตุที่แท้จริงของอาการ paroxysm และป้องกันการกำเริบของโรค
- การปลูกถ่ายบายพาสหลอดเลือดหัวใจ (เส้นทางบายพาสเพื่อฟื้นฟูการไหลเวียนของเลือดในสระของหลอดเลือดหัวใจ) เป็นเรื่องที่สมเหตุสมผลหากการโจมตีของ VF เกิดขึ้นก่อนด้วยการโจมตีขาดเลือด
คุณต้องมาตรวจกับแพทย์โรคหัวใจบ่อยแค่ไหน?
ควรไปพบแพทย์โรคหัวใจ:
- ตามที่วางแผนไว้ทุกๆ 6 เดือน (หากเลือกการรักษาด้วยยาสำหรับ ventricular fibrillation อย่างถูกต้องและอัตราการเต้นของหัวใจคงที่)
- ไม่ได้กำหนดไว้ จำเป็นต้องไปพบแพทย์หาก:
- ภาวะกำเริบ;
- ภาวะก่อนคลอดและอาการหมดสติ (เป็นลม, เวียนหัว);
- การเสื่อมสภาพของสุขภาพ
- ความอดทนต่ำของการรักษาที่กำหนด
VF ส่งผลต่ออายุขัยอย่างไร?
หากการช็อกไฟฟ้าสำเร็จ (และมีประสิทธิภาพมากกว่าใน VF คลื่นใหญ่) ผู้ป่วยจะรอดชีวิตและการพยากรณ์โรคสำหรับชีวิตต่อไปค่อนข้างดี
ระหว่าง ventricular fibrillation กล้ามเนื้อหัวใจตายจะไวต่อความเสียหายมากขึ้น (เกิดภาวะกล้ามเนื้อหัวใจตายเฉียบพลัน) เนื่องจากขาดออกซิเจน (ภาวะขาดออกซิเจน) นี้อาจนำไปสู่ความเสี่ยงที่จะเสียชีวิตกะทันหัน โดยเฉพาะอย่างยิ่งถ้า:
- มีแผล atherosclerotic ของหลอดเลือดหัวใจ;
- ภาวะ hypodynamia เรื้อรังเป็นที่สังเกต;
- ผู้ป่วยสูบบุหรี่
- เขาดื่มเครื่องดื่มแอลกอฮอล์บ่อยครั้งและในปริมาณมาก
- น้ำหนักเกินหรืออ้วน
- คนที่ทนทุกข์ทรมานจากโรคเบาหวาน
- มีความดันโลหิตสูงในหลอดเลือดและไม่ได้ใช้ยาขั้นพื้นฐาน
ด้วยการบำบัดต้านการเต้นของหัวใจที่เลือกสรรมาอย่างเหมาะสม การพยากรณ์โรคสำหรับชีวิตจึงเป็นเรื่องดี
ข้อสรุป
การหดตัวของกล้ามเนื้อแต่ละมัดอย่างไม่สม่ำเสมอในกล้ามเนื้อหัวใจห้องล่างทำให้เกิดภาวะ หากไม่มี cardioversion ทันที (เริ่มจังหวะใหม่) การเสียชีวิตอย่างกะทันหันของหัวใจอาจเป็นไปได้มาก
คลินิกไม่เฉพาะเจาะจง: ผู้ป่วยหมดสติ ซีด มักไม่มีชีพจร หายใจ และรูม่านตาขยาย เกณฑ์ในการวินิจฉัยคือภาพคลื่นไฟฟ้าหัวใจ (คลื่นที่มีแอมพลิจูดต่างกัน)
การรักษาเฉพาะเป็นการปลดปล่อยเครื่องกระตุ้นหัวใจ ในอนาคตการรักษาทางการแพทย์และศัลยกรรม (ถ้าจำเป็น) เหมาะสม